オスグッド|成長痛とは違う膝の痛み
この記事のポイント
オスグッド病は「成長痛だから仕方ない」と放置されがちですが、適切なケアで痛みの軽減と早期復帰が可能です。原因・見分け方・セルフケア・整体でできることを解説します。
オスグッドとは — 成長期のスポーツに多い膝の痛み
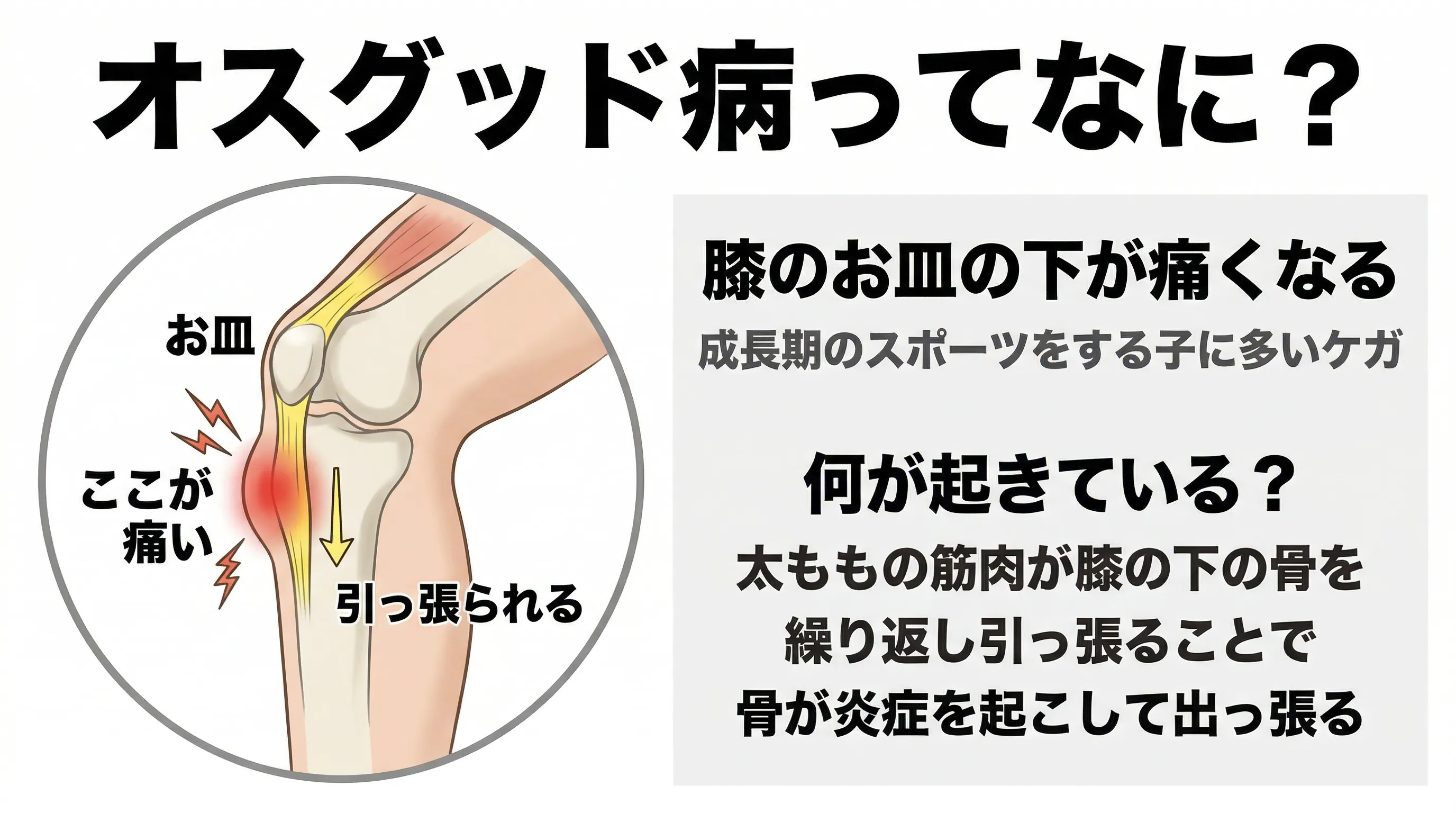
一言でいうと:膝のお皿の下が出っ張って痛む、10〜15歳のスポーツをする子どもに多い症状です。成長痛とは別のものです。
「子どもが膝の下が痛いと言っている。成長痛?」
膝の下が出っ張って押すと痛いなら、オスグッドの可能性があります。
男児に多いとされますが、女児でも発症します。成長期に急激に身長が伸びる時期は、骨の成長に筋肉の柔軟性が追いつかず、太ももの前の筋肉が硬くなりやすい。この状態でスポーツを続けると、膝のお皿の下にかかる引っ張りの力が限界を超え、痛みが出ます。
日本整形外科学会 / 日本スポーツ整形外科学会(JSOA). スポーツ損傷シリーズ 1. オスグッド病。
鈴木英一ほか. Osgood-Schlatter病の成因と治療・予防 —身体特性と成長過程の観点から—. 臨床スポーツ医学. 2006;23(9):1035-1043:240例中55例(23%)がオスグッド・シュラッター病。
ZAMST Sports Medicine Library. オスグッド病:小中学生男子に多い膝のオーバーユースによる成長期スポーツ障害の代表疾患。
成長痛とオスグッド — 何が違う?
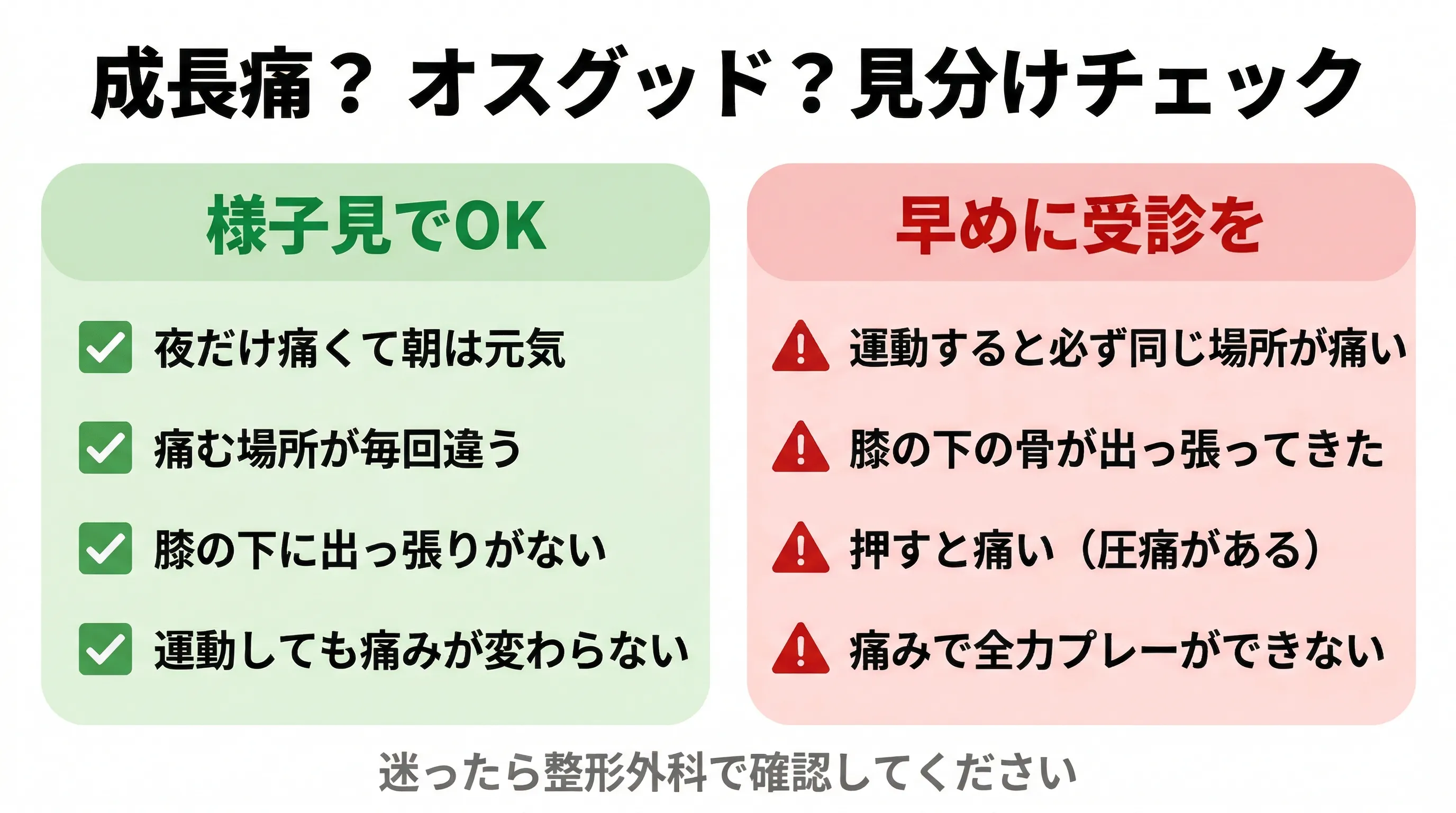
一言でいうと:成長痛は「どこが痛いかはっきりしない」。オスグッドは「膝の下の特定の場所が痛い」。ここが決定的に違います。
「成長痛とオスグッド、どう見分ける?」
痛む場所・タイミング・レントゲンの3つで区別できます。
| 成長痛 | オスグッド | |
|---|---|---|
| 痛む場所 | 足全体(膝・ふくらはぎ・足首など広範囲) | 膝のお皿の下(脛骨粗面)の一点 |
| タイミング | 夕方〜夜に痛み、翌朝には治まる | スポーツ時に痛み、休むと軽減 |
| 出っ張り | なし | 膝の下の骨が出っ張ってくる |
| レントゲン | 異常なし | 骨の変化(剥離)が確認できる |
| スポーツとの関連 | 特になし | ジャンプ・ダッシュ・キックで悪化 |
成長痛は「骨が伸びることで周囲の筋肉が引っ張られる痛み」。オスグッドは「筋肉が骨を引っ張ることで骨が傷む痛み」。原因の方向が逆です。オスグッドは適切に対処しないと長引くため、成長痛と同じように「そのうち治る」と考えるのは危険です。
なぜオスグッドになる? — 原因は「膝だけ」ではない
一言でいうと:太ももの硬さだけが原因ではありません。股関節や足首の硬さが、膝への負担を増やしていることが多いです。
「なぜうちの子だけオスグッドに?」
同じ競技でも、身体の使い方で発症する子としない子がいます。
オスグッドの直接的な原因は、大腿四頭筋(太ももの前の筋肉)が膝のお皿の下の骨(脛骨粗面)を繰り返し引っ張ることです。しかし、同じチームで同じ練習をしていても、オスグッドになる子とならない子がいます。この違いは何でしょうか。
オスグッドの5つの原因
1. 太ももの前の筋肉の硬さ
成長期に身長が急激に伸びると、骨の成長に筋肉が追いつかず硬くなる。この状態でスポーツをすると、膝のお皿の下に過度な引っ張り力がかかる。
2. 股関節の硬さ
股関節が硬いと、ジャンプの着地やダッシュの力を股関節で吸収できず、膝に負担が集中する。股関節の柔軟性不足はオスグッドの重要な発症因子。
3. 足首の硬さ
足首の背屈(つま先を上に反らす動き)が硬いと、しゃがむ動作やジャンプ着地で膝が前に出すぎる。着地の衝撃をすべて膝の筋肉で受け止めることになる。
4. 体幹が安定していない
10〜15歳はまだ体幹の安定性が十分に発達していない世代。体幹が安定しないままジャンプやダッシュをすると、太ももの前の筋肉が「身体を支える仕事」まで兼任し、膝への負荷が増える。
5. 脚の骨の並び方の崩れ
O脚・X脚・扁平足など、脚全体の骨の並びが崩れていると、膝の下の骨にかかるストレスが増大する。
つまり、オスグッドは「膝だけの問題」ではありません。太ももの硬さは直接的な原因ですが、その裏には股関節・足首の硬さ、体幹の未発達、脚全体のアライメントの崩れが隠れています。これら全てが膝に負荷を集中させる要因です。
島根県スポーツ医科学委員. オスグッド病の原因とその予防:足首の硬い選手は着地時の衝撃を膝の筋肉(大腿四頭筋)の一瞬の突っ張りで止めるため、オスグッドの発症リスクが高い。
公益財団法人スポーツ安全協会. オスグッド病:股関節や足首の動きが悪くて膝の動きに頼りすぎていると大腿四頭筋に負担がかかり、オスグッドの一因となる。
丸太町リハビリテーションクリニック. オスグッド・シュラッター病:大腿四頭筋-ハムストリングスの筋力差が大きいほど使い方に偏りが生じ、脛骨粗面への牽引力が増加する。
De Blaiser C, et al. Am J Sports Med. 2019;47(7):1713-1721:前向きコホート研究。体幹安定性の低下が下肢オーバーユース障害の発症リスク因子であることを確認。
Hodges PW, Richardson CA. Exp Brain Res. 1997;114(2):362-370:腹横筋は四肢運動に先行して発火し、体幹安定を確保する(feedforward制御)。この制御は成長期に未成熟。
Green DW, et al. Am J Sports Med. 2020;48(3):642-646:OSD患者は対照群と比較して脛骨後傾角(PTS)が有意に増大。脛骨アライメントの変化がOSDリスクとなる新しい知見。
Res Sports Med. 2025;33(3):系統的レビュー。OSD患者に骨盤傾斜、脛骨後傾角増大、大腿脛骨捻転角増大、股関節外転筋力低下、大腿四頭筋・腓腹筋・ヒラメ筋の硬さ増大が報告。
Itoh G, et al. PLoS One. 2018;13(1):e0190503:思春期サッカー選手の前向きコホート。下肢マルアライメントがOSD発症因子。
Johns Hopkins All Children's. Physical Therapy for Osgood-Schlatter:内反膝や扁平足は大腿四頭筋-膝蓋腱の角度を変化させ、脛骨粗面の成長板へのストレスを増大させる。
親ができること — 家庭でのセルフケア
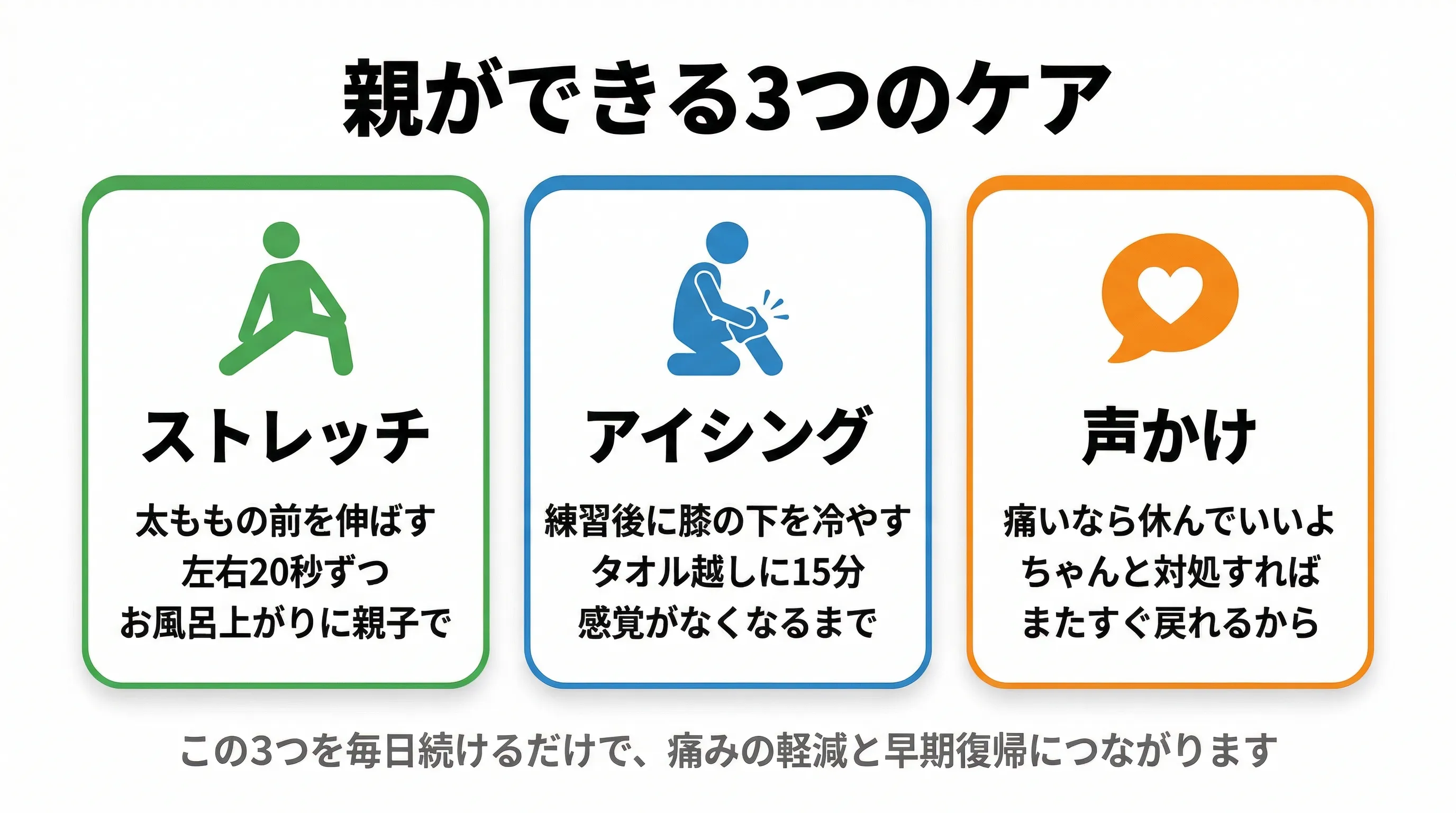
一言でいうと:ストレッチ・アイシング・練習量の調整の3つ。そして「痛いなら休んでいい」と伝えてあげてください。
「親として何をしてあげればいい?」
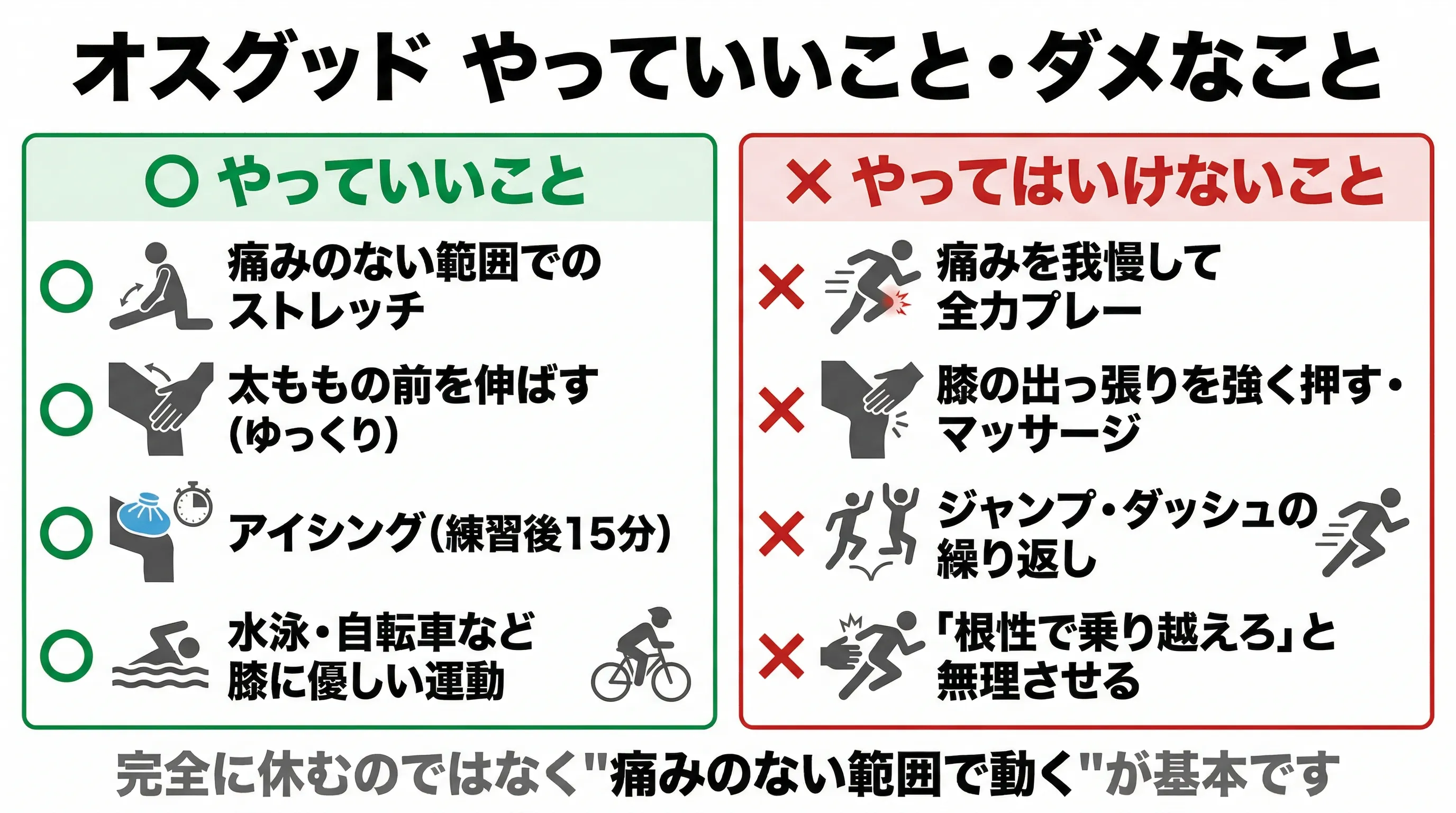
ストレッチとアイシングを習慣に。痛みを我慢させないこと。
1. 太ももの前のストレッチ
壁に手をついて片足立ち。反対の足首を手で持ち、かかとをお尻に近づける。太ももの前が伸びるのを感じたら20秒キープ。左右各2回。お風呂上がりに親子で一緒にやるのがお勧めです。
注意:ストレッチで膝の下の痛みが増す場合は中止してください。ストレッチ自体が脛骨を引っ張る動作なので、痛い場合は逆効果になります。その場合は、太ももの前を手でマッサージして柔軟性を高める方法に切り替えてください。
2. 運動後のアイシング
練習後に氷嚢や保冷剤をタオルで包み、痛みがある膝の下を15分冷やします。感覚がなくなるまでしっかり冷やすことがポイント。2時間後にまだ熱を持っている場合は、もう一度15分冷やしてください。
3. 練習量の調整
痛みのレベル別の目安
軽度(スポーツ後に少し痛む程度)
練習は継続可能。ストレッチとアイシングを徹底し、痛みが増えないか観察。
中度(走ると痛い・ジャンプで痛い)
ジャンプ・ダッシュなど膝への負荷が大きい動作を一時制限。練習量を半分に減らし、痛みが改善してから段階的に戻す。
重度(歩くだけで痛い・安静時にも痛い)
スポーツを一時休止。整形外科を受診し、骨の状態を確認してください。
子どもにとって「スポーツを休め」は非常につらい言葉です。でも、痛みを我慢して続けると悪化し、結果的にもっと長い期間休むことになります。「痛いなら休んでいい。ちゃんと対処すれば、またすぐ戻れるから」と伝えてあげてください。
スポーツを続けるために — 痛みとの付き合い方
一言でいうと:完全に休むのではなく、「痛みが出ない範囲で続ける」のが理想。成長が落ち着けば痛みは収まります。
「いつスポーツに戻れる?」
成長が落ち着くまで波がありますが、多くの場合は続けられます。
オスグッドは成長期が終われば基本的に痛みは収まります。しかし、その成長期は半年〜2年と長い。この期間をどう過ごすかで、スポーツ人生が大きく変わります。
| やっていいこと | 避けるべきこと |
|---|---|
| 膝に負担の少ない練習メニューへの変更 | 痛みを我慢してのジャンプ・ダッシュ |
| 水泳(膝への荷重が少ない) | 正座(膝を深く曲げる動作) |
| 上半身のトレーニング | 膝を地面にぶつける動作 |
| オスグッド用バンドを装着しての練習 | 「成長痛だから仕方ない」と放置 |
| ストレッチ・アイシングの習慣化 | ストレッチせずにいきなり練習 |
発症後3〜6ヶ月は痛みが再発しやすい時期です。痛みが引いても、ストレッチとアイシングは継続してください。復帰後は練習量を半分程度から始め、痛みが出なければ段階的に増やしていきます。
放置するとどうなる? — オスグッド後遺症
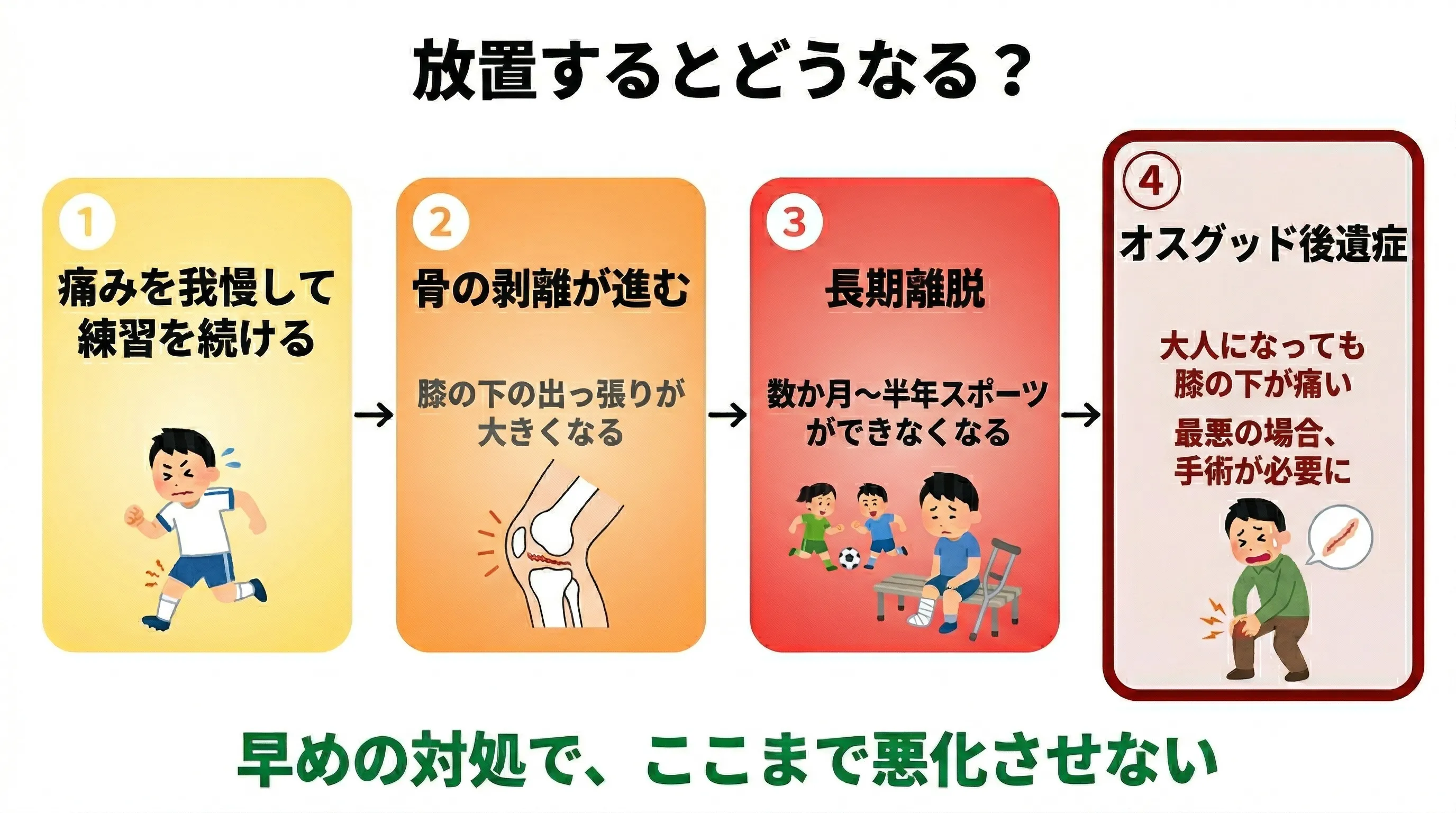
一言でいうと:「そのうち治る」は半分正しく、半分危険。放置して悪化すると、大人になっても痛みが残ることがあります。
「放っておいても大丈夫?」
軽度なら成長とともに収まりますが、放置で悪化すると後遺症のリスク。
成長が落ち着けば多くの場合は痛みが収まります。しかし、痛みを我慢してスポーツを続けた結果、骨が大きく剥離してしまうと、成長後も膝の下に大きな出っ張りが残り、正座や膝をつく動作で痛みが続く「オスグッド後遺症」になる可能性があります。最悪の場合、剥離した骨を摘出する手術が必要になることもあります。
整形外科を受診すべきケース
安静時にも痛みがある
膝の下の腫れが引かない
痛みで歩行が困難
2週間以上のセルフケアで改善しない
レントゲンで骨の剥離の程度を確認し、重症度に応じた対処が必要です。
整体院でできること — giversメソッドGIFTによるアプローチ
一言でいうと:太もものストレッチだけでは不十分。膝に負荷が集中する「全身の動きのクセ」を見つけて整えます。
「整体院でオスグッドに何ができるの?」
膝への過剰な負荷を、4つの視点から見つけて解消します。
オスグッドは「太ももが硬いから膝が痛い」と思われがちですが、実際には股関節の硬さ、足首の硬さ、体幹の使い方など、全身の動きの問題が膝に集約されて起きています。太もものストレッチだけでは、また同じ場所に負荷がかかり続けます。
当グループでは、独自の施術メソッド「GIFT」に基づいて、オスグッドの原因を多角的に評価・改善します。
GIFT — 4つの視点でオスグッドの原因を特定
G(Gliding)のオスグッドへの適用:大腿四頭筋、特に大腿直筋の筋膜の滑走性を回復させます。成長期の急激な骨の伸長により筋膜の滑走不全が起きやすく、これが大腿四頭筋の見かけ上の硬さの原因になっていることがあります。
I(Inner)のオスグッドへの適用:10〜15歳は体幹の安定性が未発達な世代です。腹横筋をはじめとする体幹深層筋は、四肢の運動に30-50ms先行して発火し、身体の軸を安定させる役割を担います(Hodges & Richardson 1997)。この「feedforward制御」が未成熟な状態でスポーツを行うと、脊椎-骨盤帯が不安定なまま四肢が動くことになり、大腿四頭筋が本来の「膝を伸ばす」仕事に加えて「身体を安定させる」仕事まで兼任します。この過負荷が脛骨粗面への牽引力を増大させます。腸腰筋・中殿筋・腹横筋の活性化により、大腿四頭筋への過剰な負荷依存を減らします。体幹安定性の低下が下肢オーバーユース障害のリスク因子であることは前向きコホート研究で確認されています(De Blaiser et al. Am J Sports Med. 2019)。
F(Form)のオスグッドへの適用:足関節の背屈制限に加え、下肢全体のアライメント(骨の並び方)もオスグッドの重要な因子です。OSD患者では脛骨後傾角(PTS)の増大(Green et al. Am J Sports Med. 2020)、骨盤傾斜、大腿脛骨捻転角の増大が報告されています(Res Sports Med. 2025系統的レビュー)。大腿脛骨角(FTA)の変化は、膝蓋腱が脛骨粗面を引っ張る角度を変え、脛骨粗面へのストレスを増大させます。骨盤帯の傾斜は脛骨の回旋条件に影響し、膝のアライメントを連鎖的に変化させます。足関節のモビライゼーション、骨盤帯の評価・調整、脊椎の可動性確保により、膝への負荷集中を分散させます。
T(Trigger)のオスグッドへの適用:大腿四頭筋(特に大腿直筋・外側広筋)のトリガーポイントを解除します。トリガーポイントは筋肉の過緊張を維持し、脛骨粗面への牽引力を持続させる要因となります。
整形外科での検査と並行してアプローチすることをお勧めします。骨の剥離が大きい場合や、安静時痛が強い場合は整形外科をご紹介します。
オスグッドのよくある質問
オスグッドについて保護者の方から多く寄せられるご質問。
まずはお近くの店舗へ
初回特別価格あり。全国125院からお近くの店舗を探せます。
お近くの店舗を探す口コミ20,257件・平均4.8 / 年間約80万人来院 / MLB球団10年トレーナー在籍 / 全国125店舗 / 特許技術使用
無理な勧誘はいたしません
※本ページの内容は、一般的な健康情報の提供を目的としたものであり、特定の疾患に対する診断・治療を行うものではありません。症状が重い場合や、急な膝の腫れ・ロッキング・膝崩れがある場合は、まず医療機関を受診してください。
※「改善」「緩和」等の表現は施術による一般的な体感の変化を示すものであり、効果を保証するものではありません。効果には個人差があります。
※本ページは2025年2月18日施行の厚生労働省「あん摩マッサージ指圧師、はり師、きゅう師及び柔道整復師等の広告に関する検討会」ガイドラインおよび景品表示法に準拠して作成しています。
最終更新日:2026年3月27日|監修:安藝泰弘(医療法人奥山会常務理事・柔道整復師・東亜大学大学院博士課程)、萩原三郎(NATA公認ATC)



