膝が痛い|年代・場所別の原因とやるべきこと
この記事のポイント
膝が痛い原因は年代・場所・生活スタイルで大きく異なります。まず「今すぐ病院に行くべきか」を3つのサインで判断。その上で、年代別の原因・場所別の原因・セルフケアの順に整理しました。多くの膝痛に共通する「筋力バランスの崩れ」についても解説します。
まず確認 —
今すぐ病院に行くべき?

最初に判断すべきは「緊急性」です。
すぐに整形外科を受診すべき3つのサイン
1. 膝が熱を持って腫れている(感染症・痛風・関節液貯留の可能性)
2. 体重をかけられない・歩けない(骨折・靭帯断裂の可能性)
3. ケガの直後で膝がグラグラする(靭帯損傷・半月板損傷の可能性)
※発熱を伴う膝の痛みは化膿性関節炎の可能性があり、緊急性が高いです。
3つのサインに当てはまらない場合は、まず2〜3日安静にして痛みの変化を観察してください。痛みが続く場合や、だんだん強くなる場合は整形外科を受診しましょう。受診先は基本的に整形外科です。「何科に行けばいいかわからない」という場合も、まず整形外科で問題ありません。
膝の痛みは決して珍しいものではありません。全国9地域・12,000人以上を対象にした大規模調査では、膝痛の有病率は32.7%(男性27.9%、女性35.1%)。約3人に1人が膝の痛みを経験しています。
Yoshimura N, et al. Prevalence of knee pain, lumbar pain, and their coexistence in Japanese: The LOCOMO study. J Bone Miner Metab. 2014;32:524-532.
厚生労働省. 令和4年国民生活基礎調査
年代別 —
あなたの膝の痛みの原因は?
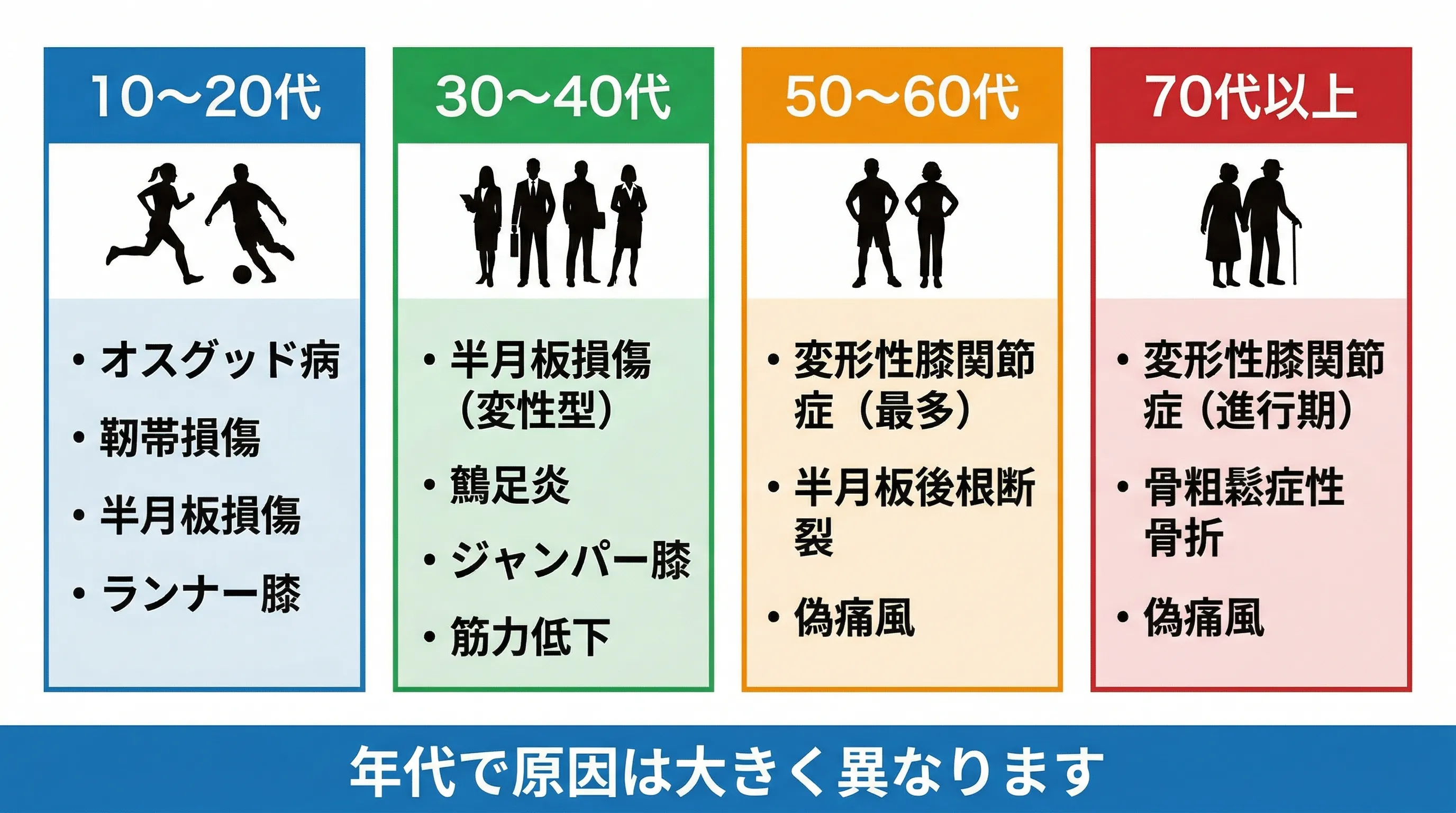
膝が痛む原因は年代によって大きく異なります。
50代以上で膝の内側が痛む場合、最も多い原因は変形性膝関節症です。国内で自覚症状のある方は約1,000万人と推定されています。
主な膝の疾患を知る
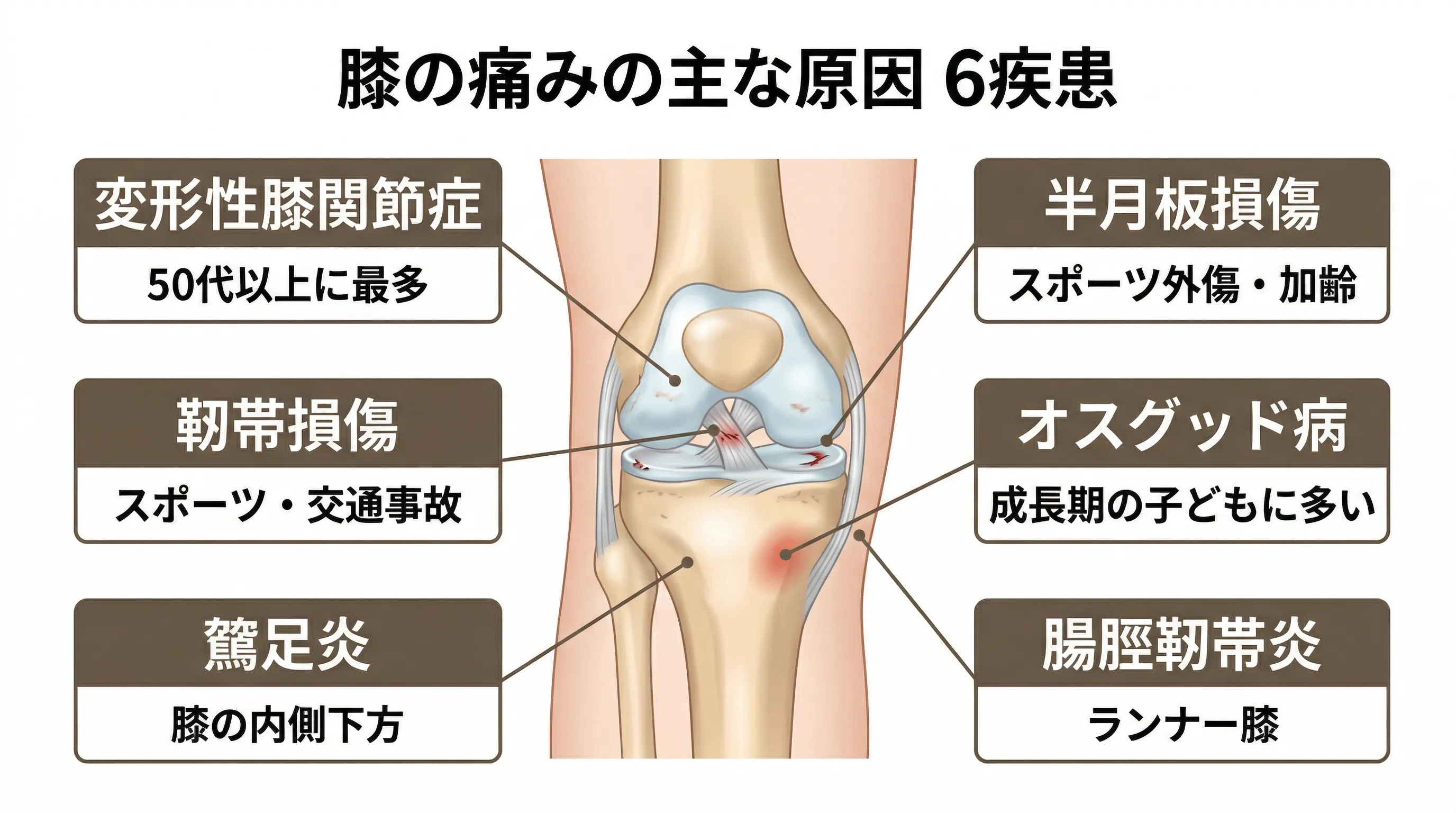
膝の痛みの原因となる代表的な疾患の概要です。
変形性膝関節症(50代以上に最多)
膝の軟骨が長年の使用ですり減り、骨同士がぶつかることで痛みと変形が起きる状態です。国内の推定患者数は約2,530万人(X線診断ベース)、自覚症状のある方は約1,000万人。日本人の9割が膝の内側に痛みが出る「内側型」です。初期では立ち上がりや歩き始めに痛む程度ですが、進行すると安静時にも痛みが出ます。ガイドラインでは運動療法が保存療法で唯一の「強い推奨」を受けています。
半月板損傷(スポーツ外傷型と加齢変性型)
膝の中にあるC字形のクッション(半月板)が傷つく状態です。10代〜30代ではスポーツ中の急な方向転換やジャンプ着地で起きることが多く、40代以降では加齢による変性で日常動作でも損傷が起きやすくなります。変性型の場合、複数の大規模研究で「手術とリハビリ単独の5年後の成績に差がない」ことが報告されており、保存的アプローチが第一選択になっています。
オスグッド病(10〜15歳のスポーツをする子どもに多い)
成長期にスポーツで膝を酷使すると、膝の下(脛骨粗面)に繰り返し引っ張られるストレスがかかり、骨の成長部分が痛む状態です。膝のお皿の下が出っ張り、押すと痛いのが特徴。サッカー、バスケ、陸上をしている男児に多く見られます。「成長痛だから仕方ない」と放置すると、痛みが長引くことがあります。
靭帯損傷(スポーツ外傷、交通事故)
膝には前十字靭帯(ACL)、後十字靭帯(PCL)、内側側副靭帯(MCL)、外側側副靭帯(LCL)の4本の靭帯があります。ジャンプの着地失敗、急な方向転換、タックルなどで損傷します。前十字靭帯が完全に断裂した場合は手術が必要になるケースが多いです。靭帯損傷が疑われる場合は、整形外科でのMRI検査が不可欠です。
鵞足炎(膝の内側下方の痛み)
膝の内側のすぐ下にある「鵞足(がそく)」と呼ばれる部分の炎症です。鵞足には太もも内側の3つの筋肉の腱が合流しており、ランニングや水泳の平泳ぎなど、膝の曲げ伸ばしを繰り返す動きで負担がかかります。中殿筋が弱くなると歩行中にknee-inが起きやすくなるため、膝だけでなくお尻の横の筋力維持も重要です。
腸脛靭帯炎 / ランナー膝(膝の外側の痛み)
太ももの外側を走る腸脛靭帯が、膝の外側の骨の出っ張りと繰り返し擦れることで炎症を起こす状態です。ランナーの膝痛で最も多い原因の一つ。原因はオーバーユース(使いすぎ)だけでなく、中殿筋の弱化によるランニングフォームの崩れも大きく関与します。
吉村典子ほか. ROAD study:40歳以上の変形性膝関節症有病率は男性42%、女性61.5%。推定患者2,530万人。
Sihvonen R, et al. FIDELITY trial. NEJM 2013;369:2515-24:変性型半月板損傷は手術とリハビリで5年後の成績に差なし。
日本整形外科学会. 変形性膝関節症診療ガイドライン2023:運動療法が唯一の「強い推奨」。
場所別 —
どこが痛い?
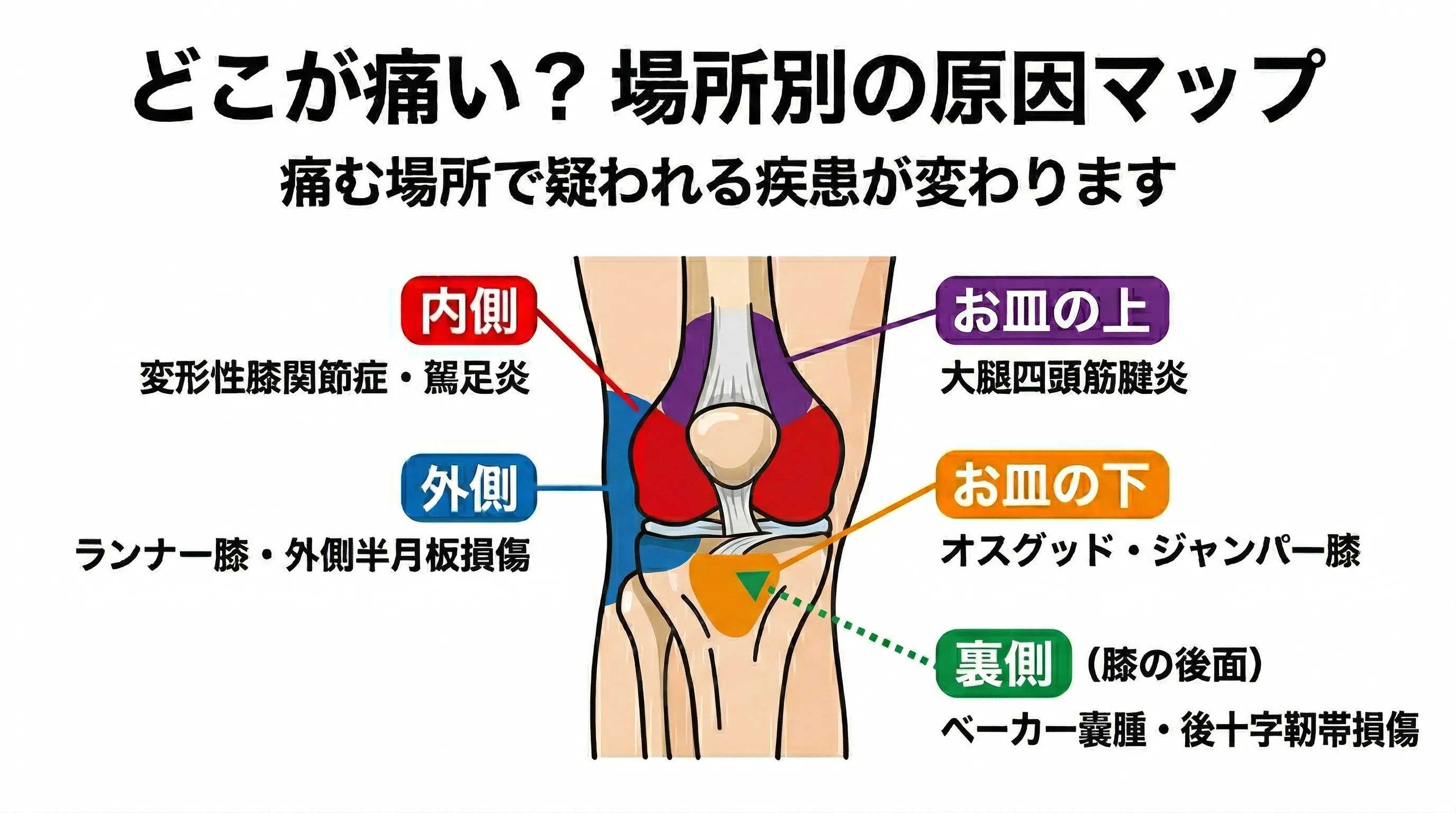
痛む場所で原因が絞り込めます。
| 痛む場所 | 疑われる疾患 |
|---|---|
| 内側 | 変形性膝関節症、鵞足炎、内側半月板損傷、内側側副靭帯損傷 |
| 外側 | 腸脛靭帯炎(ランナー膝)、外側半月板損傷、外側側副靭帯損傷 |
| お皿の下 | 膝蓋腱炎(ジャンパー膝)、オスグッド病(成長期) |
| お皿の上 | 大腿四頭筋腱炎、滑液包炎 |
| 裏側 | ベーカー嚢腫、後十字靭帯損傷、膝窩筋腱炎 |
| 全体 | 関節リウマチ、痛風・偽痛風、化膿性関節炎 |
※この表はあくまで「可能性の高い原因」です。正確な原因は整形外科でのレントゲン・MRI・触診で特定してください。
膝の内側が痛い場合
中高年で最も多いのは変形性膝関節症です。日本人の膝関節症の9割が内側型で、O脚の方は膝の内側に体重が集中しやすい傾向があります。スポーツをしている方は内側半月板損傷や鵞足炎も考えられます。いずれも膝の内側への負荷の偏りが共通しており、中殿筋の弱化によるknee-inが背景にあるケースが多く見られます。
膝の外側が痛い場合
ランニングや自転車を日常的にしている方に多いのが腸脛靭帯炎(ランナー膝)です。一定距離を走ると外側が痛くなり、休むと治まるのが典型的。原因は使いすぎだけでなく、中殿筋の弱化による骨盤の横揺れも大きく関与します。
膝のお皿の下が痛い場合
10代のスポーツをしている子どもではオスグッド病が最も多い原因です。膝のお皿の下が出っ張り、押すと痛いのが特徴。20〜30代ではジャンプ動作の繰り返しによる膝蓋腱炎(ジャンパー膝)が考えられます。
膝の裏が痛い場合
膝の裏の腫れや違和感はベーカー嚢腫(膝の裏にできる液体の袋)の可能性があります。変形性膝関節症に伴って発生するケースが多いです。まれに深部静脈血栓症(発熱やふくらはぎの腫れを伴う場合は緊急性が高い)が隠れていることもあります。
膝の痛みに共通する
「もう一つの原因」
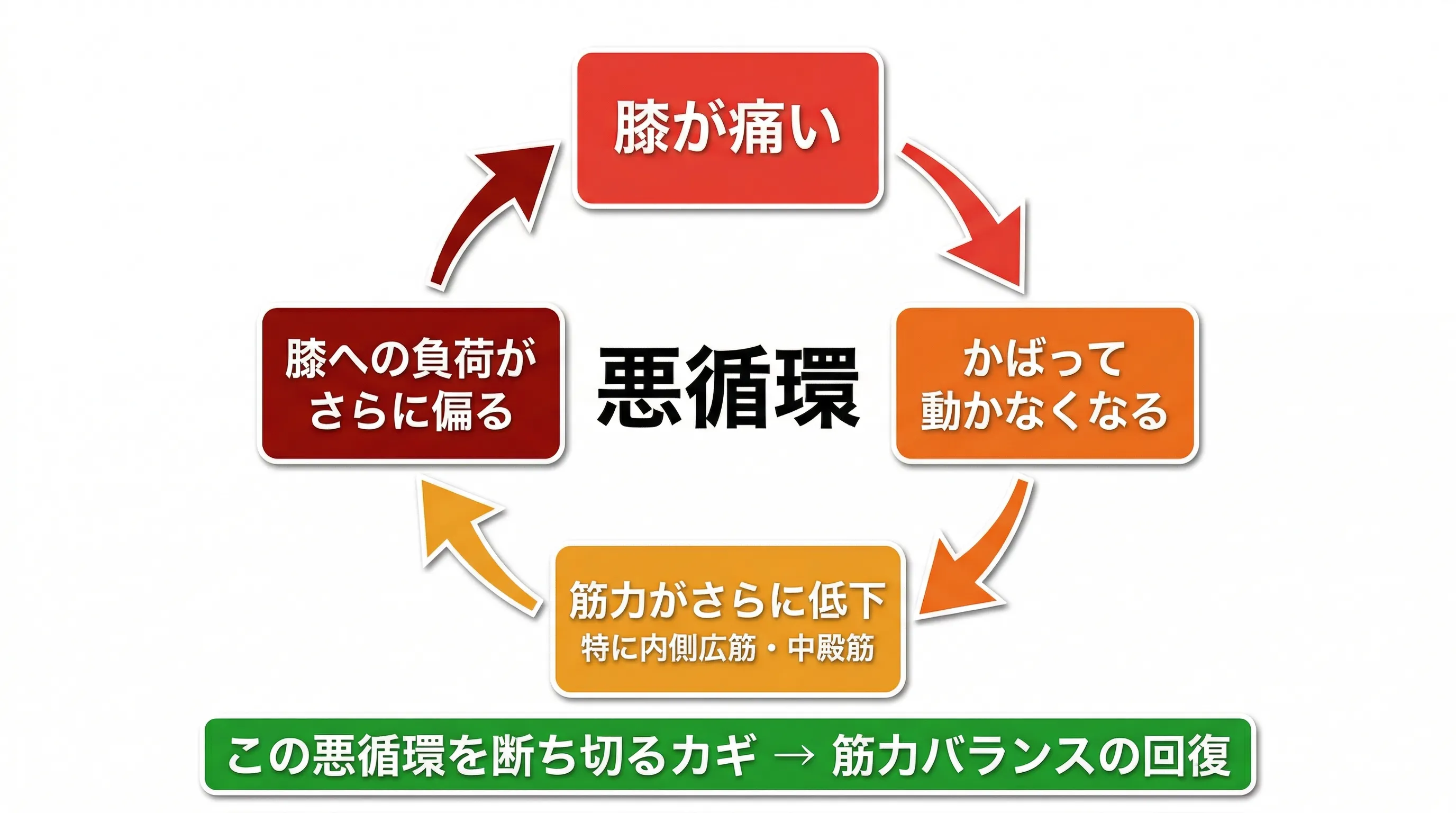
疾患名の裏に、多くの膝痛に共通するメカニズムがあります。それは膝周囲の筋力バランスの崩れです。
特に太もも前面の筋肉(大腿四頭筋)のうち、膝の内側を支える部分(内側広筋)が使えなくなっている方が非常に多い。さらにお尻の横の筋肉(中殿筋)が弱くなると、歩くたびに膝が内側に入り(いわゆるknee-in)、膝の内側に負荷が集中します。
なぜ「使えなくなる」のか? —— 関節原性筋抑制(AMI)
膝に痛みや炎症があると、脳が無意識にその周囲の筋肉の活性化を抑制します。これを関節原性筋抑制(AMI)と呼びます。「筋力が落ちた」のではなく、脳が筋肉のスイッチを切っている状態です。痛みが引いた後も抑制は残り、通常の筋トレでは活性化できないことがあります。
疾患名が何であれ、「筋力バランスの崩れ → 膝への負荷の偏り → 痛み」のループを断ち切ることが、痛みを繰り返さないための鍵です。変形性膝関節症の方は内側広筋が使えないから膝の内側に負荷が集中し、ランナー膝の方は中殿筋が弱いから骨盤が安定せず外側に負荷がかかる。痛む場所は違いますが、メカニズムは同じです。
日本整形外科学会. 変形性膝関節症診療ガイドライン2023:運動療法は保存療法で唯一の「強い推奨」。
Lawford BJ, et al. Cochrane Database Syst Rev. 2024;12:CD004376:139 RCT・12,468名。運動で膝の痛み・機能の改善を報告。
Rice DA, McNair PJ. Arthritis Res Ther. 2010;12(4):R130:関節原性筋抑制(AMI)のレビュー。
スポーツと膝の痛み —
競技別のリスクと共通する原因

スポーツをしている方へ。膝痛の種類は競技で異なりますが、原因には共通点があります。
膝蓋腱炎:お皿の下の痛み
鵞足炎:内側下方の痛み
前十字靭帯損傷:ジャンプ着地で
内側側副靭帯損傷:タックルで
有痛性分裂膝蓋骨:お皿の痛み
シンスプリント:すねの内側
腸脛靭帯炎:長い下りで外側が痛い
膝蓋大腿関節症:お皿周囲の痛み
これらの膝痛に共通するのが、お尻の横の筋肉(中殿筋)の弱化です。中殿筋が弱いと、歩行やランニング時に骨盤が横に揺れ、膝が内側に入る(knee-in)動きが繰り返されます。競技や痛む場所が違っても、「膝周囲の筋力バランスの崩れ」が共通の根本原因として存在します。
Fredericson M, et al. Clin J Sport Med. 2000;10(3):169-175:腸脛靭帯炎のランナーで中殿筋の著明な弱化を報告。中殿筋強化プログラムで92%が復帰。
整形外科と整体院 —
どう使い分ける?
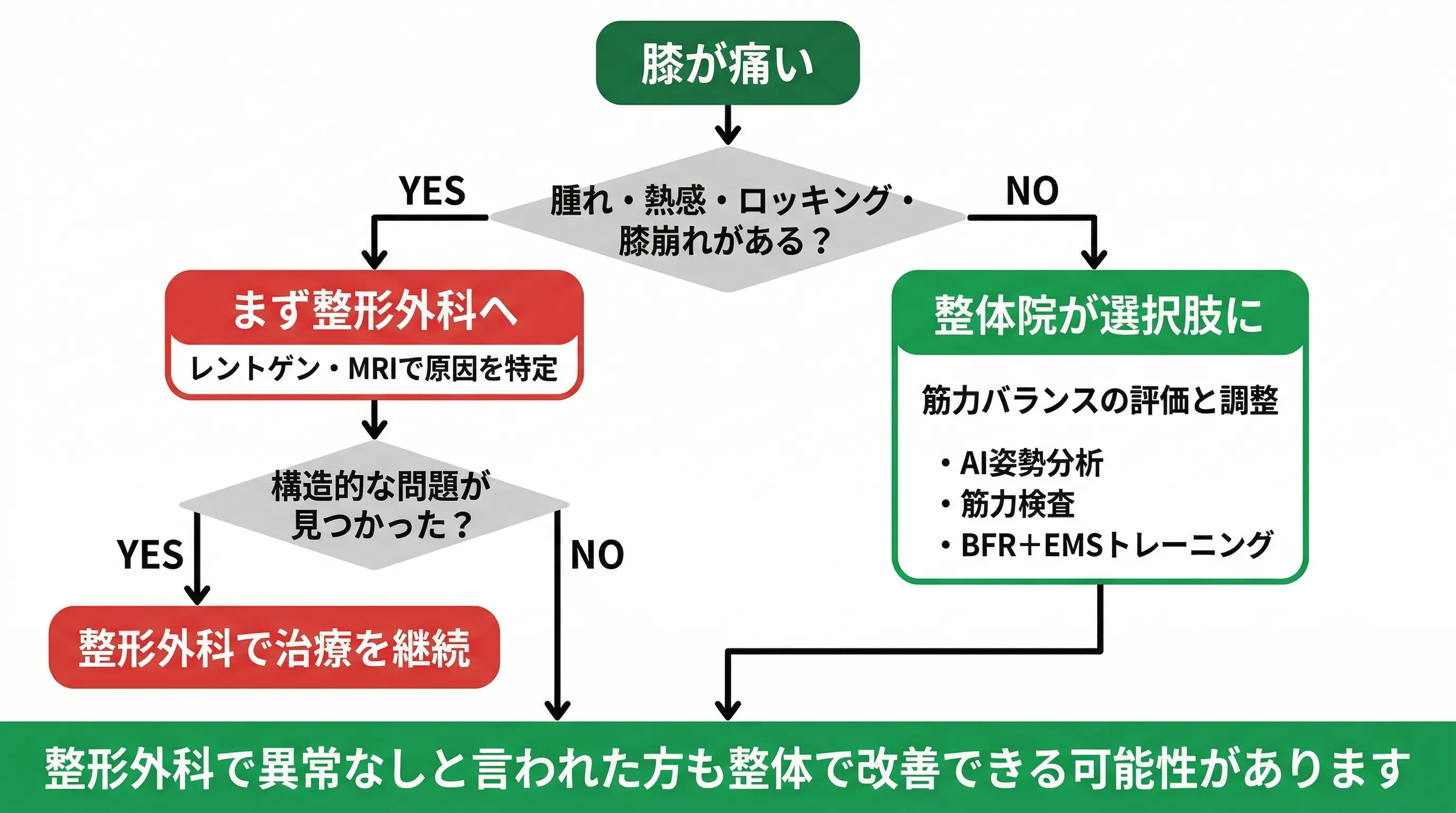
「どっちに行けばいい?」への答えです。
・骨折・靭帯断裂などの構造的問題への対応
・注射(ヒアルロン酸・ステロイド)
・手術(人工関節・骨切り・関節鏡)
・薬の処方
・使えなくなった筋肉の活性化(AMI解除)
・BFR・EMSによる低負荷の筋力強化
・姿勢・動作パターンの修正
・痛みを繰り返さないための継続サポート
順序としては、まず整形外科で「何が起きているか」を特定してもらうことをお勧めします。骨折や靭帯の完全断裂などの構造的な問題が除外された上で、「筋力バランスの崩れが膝の負荷に影響している」と判断された場合に、整体院が選択肢になります。
こんな場合は整形外科を優先してください
膝がグラグラする、ロッキング(膝が引っかかって動かなくなる)がある、夜間に強い痛みで眠れない、膝の変形が急速に進んでいる——これらの場合は構造的な問題が疑われるため、整形外科での精密検査を優先してください。
こんな場合は整体院が選択肢になります
整形外科で「特に大きな問題はない」と言われたが膝の痛みが続く、ヒアルロン酸注射が効きにくくなってきた、歩くと膝が内側に入る感覚がある、左右どちらかの脚に偏って痛みが出る——これらは筋力バランスの崩れが関与している可能性があり、整体院でのアプローチが適しています。
膝が痛いときに
自分でできること
すぐにできる応急処置と、繰り返さないための習慣。
急性期(痛み始めて数日以内)— RICE処置
慢性期(痛みが数週間以上続いている)
痛みを繰り返さないための3つの柱
1. 太ももの筋力維持 — 特に内側広筋。椅子に座って膝を伸ばしきる運動から
2. 体重管理 — 1kg減で膝の負担は約3kg減
3. 膝にやさしい有酸素運動 — 水中ウォーキング、エアロバイク
冷やす?温める?の使い分け
急性期(痛み始めて数日以内、腫れや熱感がある)は冷やしてください。慢性期(数週間以上続く鈍い痛み)は温めて血行を促すのが原則です。温める方法は入浴が最も手軽で、シャワーで済ませずに湯船に浸かることをお勧めします。
場所別の簡単ストレッチ
内側の痛み向け(太もも前面のストレッチ)
壁に手をついて片足立ち。反対の足首を手で持ち、かかとをお尻に近づける。太もも前面が伸びるのを感じたら20秒キープ。左右各2回。
外側の痛み向け(腸脛靭帯のストレッチ)
立った状態で痛い方の脚を後ろに交差させ、体を反対側に傾ける。太ももの外側が伸びるのを感じたら20秒キープ。2回。
全体の痛み向け(膝の屈伸運動)
椅子に座り、膝をゆっくり伸ばしきる→ゆっくり曲げる。関節を動かすことが目的。10回×3セット。
※ストレッチは痛みが増す場合は中止してください。膝を深く曲げる動作(スクワット・正座等)は膝への負荷が大きいため、痛みがあるうちは避けてください。
当院での膝の痛みへの
アプローチ
「使えるようにする → 鍛える」の2段階で、膝への負荷パターンを変えます。
痛い場所を揉むのではなく、膝に負荷をかけている「原因」にアプローチします。多くの方がPhase 1の活性化だけで膝の安定感の変化を実感されます。
膝の痛みに関する
よくある質問
まずはお近くの店舗へ
初回特別価格あり。全国125院からお近くの店舗を探せます。
お近くの店舗を探す口コミ20,257件・平均4.8 / 年間約80万人来院 / MLB球団10年トレーナー在籍 / 全国125店舗 / 特許技術使用
無理な勧誘はいたしません
※本ページの内容は、一般的な健康情報の提供を目的としたものであり、特定の疾患に対する診断・治療を行うものではありません。症状が重い場合や、急な膝の腫れ・ロッキング・膝崩れがある場合は、まず医療機関を受診してください。
※「改善」「緩和」等の表現は施術による一般的な体感の変化を示すものであり、効果を保証するものではありません。効果には個人差があります。
※本ページは2025年2月18日施行の厚生労働省「あん摩マッサージ指圧師、はり師、きゅう師及び柔道整復師等の広告に関する検討会」ガイドラインおよび景品表示法に準拠して作成しています。
最終更新日:2026年3月26日|監修:安藝泰弘(医療法人奥山会常務理事・柔道整復師・東亜大学大学院博士課程)、萩原三郎(NATA公認ATC)



