変形性膝関節症と言われたら|まず知ってほしいこと
この記事のポイント
変形性膝関節症は40歳以上の2人に1人に見られますが、「年だから仕方ない」ではありません。進行度別の対処法と、整体でできることを解説します。
変形性膝関節症と言われたら — まず知ってほしい3つのこと
整形外科で診断されて不安な方へ。
変形性膝関節症は、膝の軟骨がすり減って痛みが出る状態です。すり減った軟骨は元に戻りませんが、「もう手術しかない」というわけではありません。日本整形外科学会のガイドラインでは、運動療法が保存療法で唯一「強い推奨」を受けており、膝周囲の筋力を維持することで痛みの軽減と進行の抑制が期待できます。
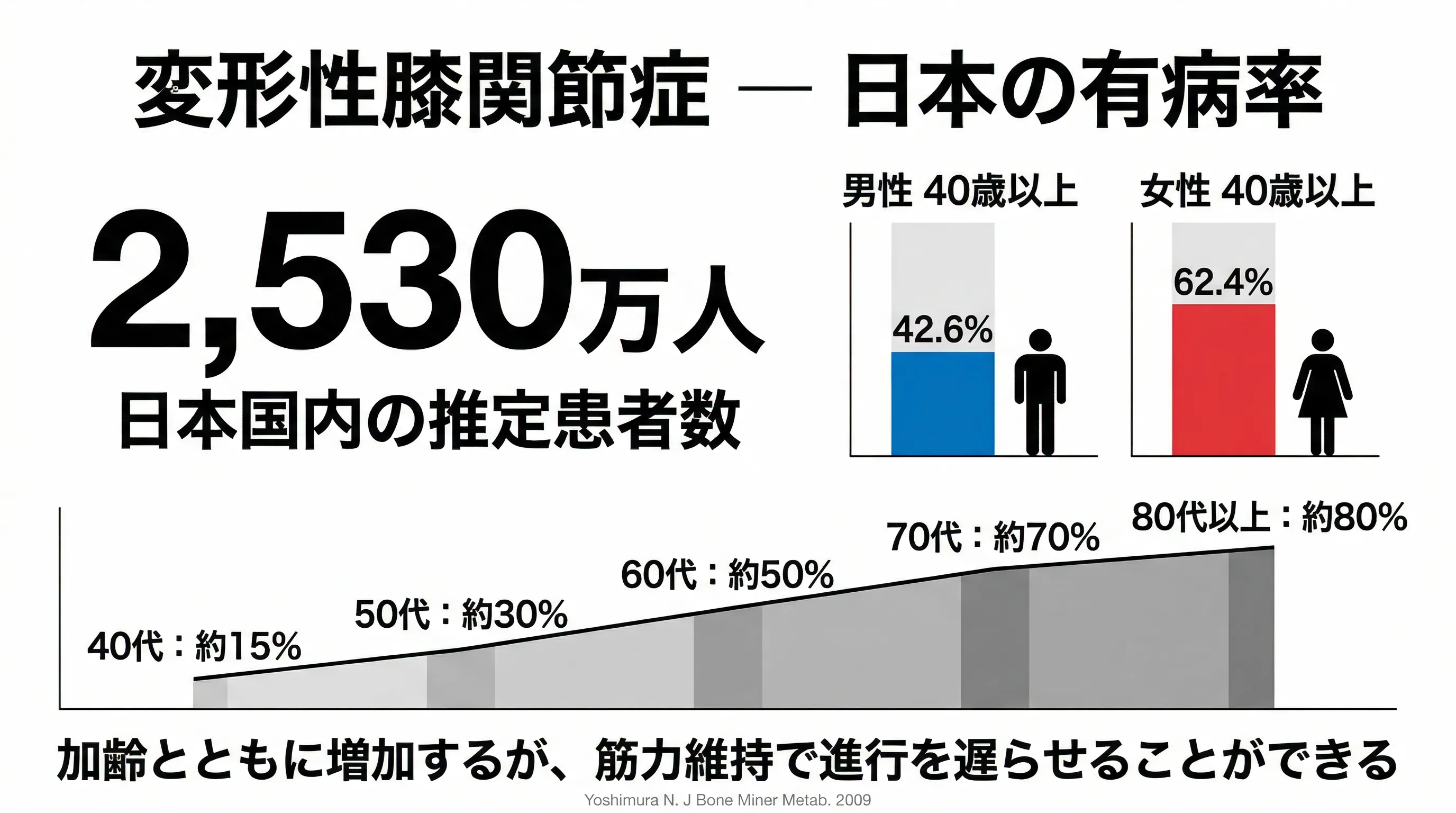
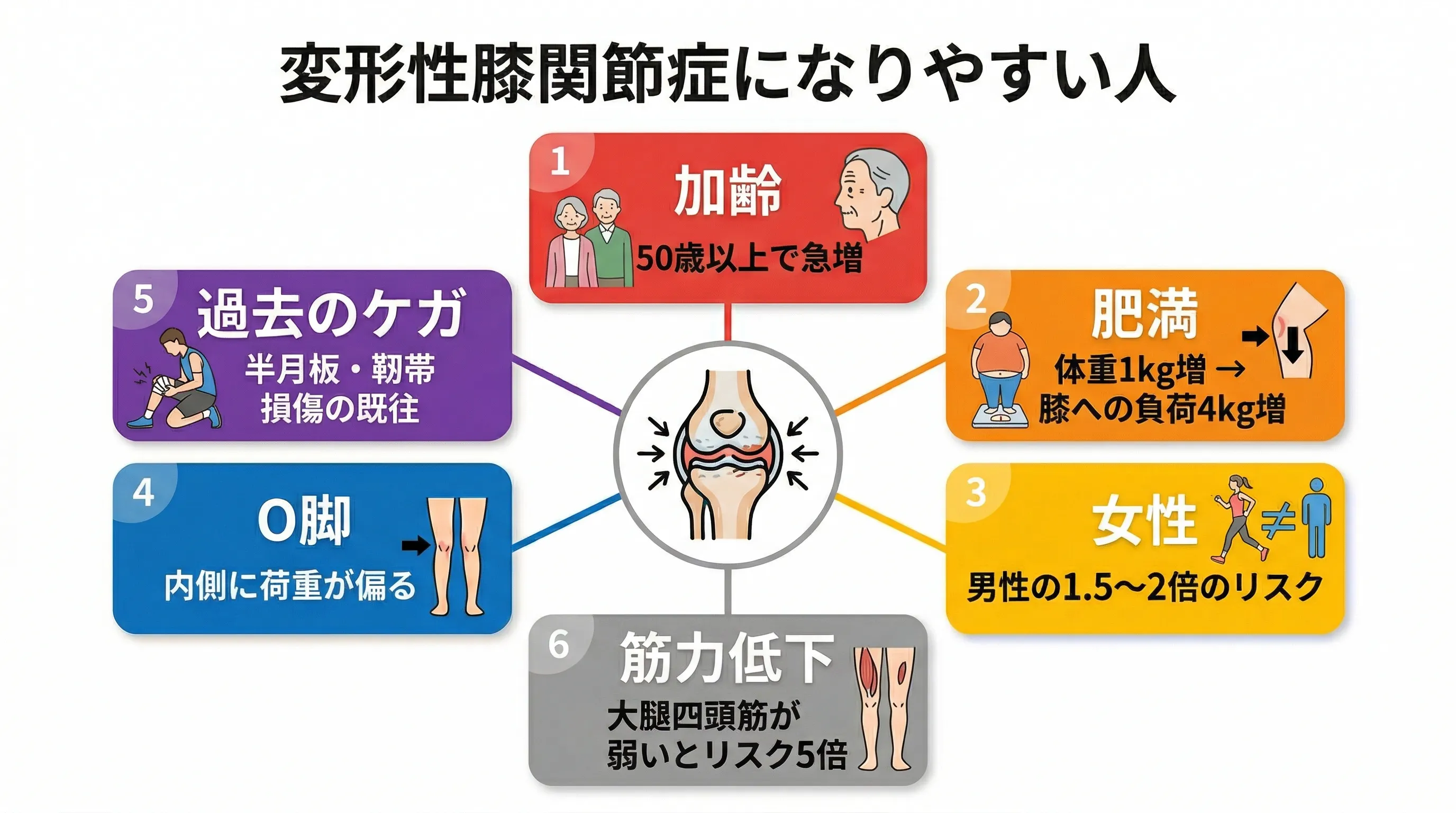
国内で自覚症状のある方は約1,000万人、潜在的には約3,000万人と推定されています。50代以降に多く、男女比は1:4で女性に多い傾向があります。原因は加齢による軟骨の弾力低下が最も多く、肥満・筋力低下・O脚・スポーツ歴なども関与します。
日本整形外科学会. 変形性膝関節症診療ガイドライン2023(南江堂):運動療法は唯一の「強い推奨」。
Lawford BJ, et al. Exercise for osteoarthritis of the knee. Cochrane Database Syst Rev. 2024;12:CD004376.(139 RCT, 12,468名):運動で痛み8.7点・機能11.3点の改善(100点中)。
厚生労働省:推定患者数は自覚症状あり約1,000万人、潜在的に約3,000万人。
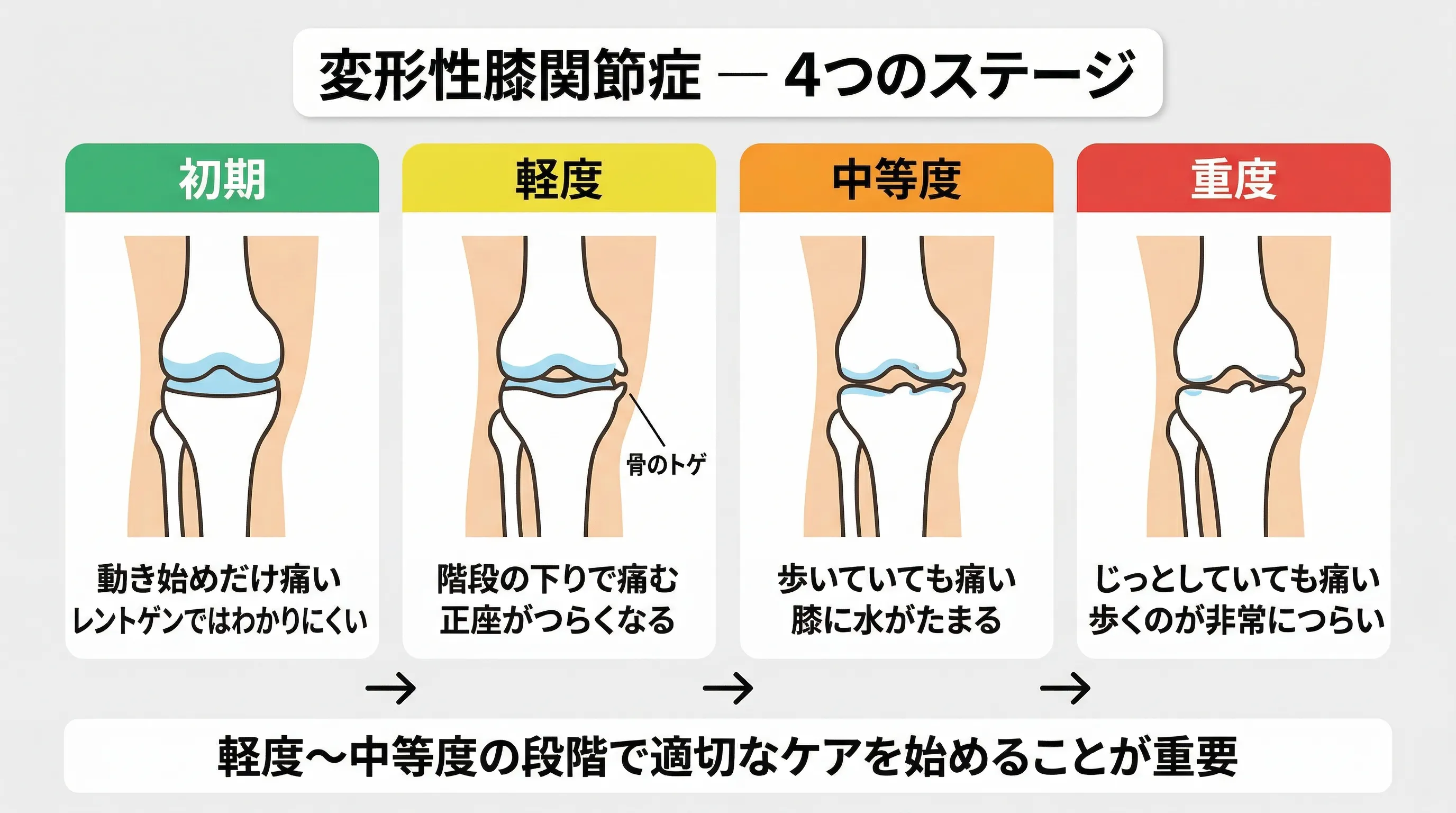
あなたの膝は今どの段階?
タップして、当てはまる症状を確認してください。
初期なら筋力トレーニングで十分対応できます。
動き出せば楽になる。朝のこわばりが少しある。正座は少し違和感がある程度。
→ この段階なら筋力トレーニングの開始が最優先。体重管理と組み合わせれば、痛みが気にならなくなる方も多くいらっしゃいます。
階段の下りがつらい。正座ができない。膝が腫れることがある。長時間歩くのがきつい。
→ 筋力維持に加えて、整形外科での定期的な画像チェックを並行してください。注射と筋力強化の組み合わせが効果的です。
じっとしていても痛い。夜間に痛みで目が覚める。膝がまっすぐ伸びない。
→ 整形外科での精密検査と手術を含めた選択肢の相談をお勧めします。ただしこの段階でも筋力維持は手術前後のどちらにも重要です。
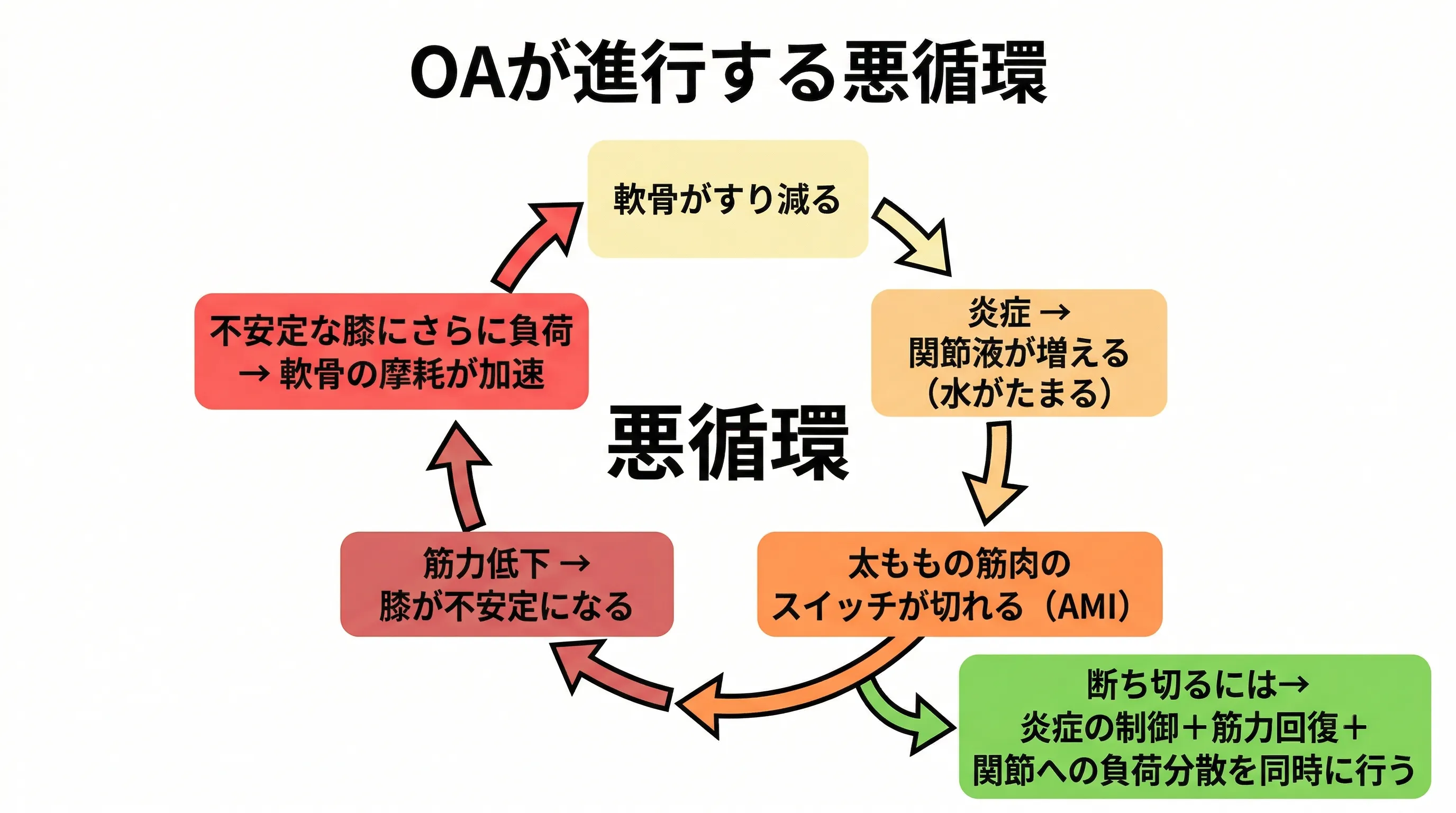
どの段階でも共通して重要なのは「膝周囲の筋力を落とさないこと」です。痛いからと動かさなくなると、筋力が低下して膝への負荷がさらに増える悪循環に入ります。
今の治療、このままでいい?
よく使われる治療法を、ガイドラインに照らして整理しました。
ガイドラインで唯一の「強い推奨」は運動です。
日本整形外科学会. 変形性膝関節症診療ガイドライン2023:運動療法は「強い推奨」。サプリメントは十分なエビデンスなし。
Cochrane Review 2024(Lawford BJ, et al.):139 RCT, 12,468名。運動で痛み8.7点・機能11.3点の改善。
慶應義塾大学病院 KOMPAS:「グルコサミン等は日本では医学的に有効性が証明されていない」。
膝の筋力バランス、確認してみませんか
どの筋肉が弱くなっているかを検査で確認できます。初回特別価格あり。
お近くの店舗を探す口コミ20,257件・平均4.8 / 年間約80万人来院 / MLB球団10年トレーナー在籍 / 全国125店舗 / 特許技術使用
無理な勧誘はいたしません
手術は最後の手段 — その前にやれること

レントゲンの見た目と痛みの強さは、必ずしも一致しません。
重度でも半数が痛みなく暮らしています。
レントゲンで「最も重度」でも、痛みなく暮らしている人の割合
「重度=即手術」ではないのです。痛い人と痛くない人の差の一つが、膝周囲の筋力です。
筋力が維持されていれば、軟骨がすり減っていても膝を安定させ、痛みなく動ける可能性があります。手術を検討する前に、まず筋力を評価し、弱くなっている筋肉を強化する。これがガイドラインが推奨する順序です。
手術を検討すべき段階
安静にしていても強い痛みが続く(夜間痛で目が覚める)
歩行が著しく困難で、日常生活に大きな支障がある
運動療法や薬物療法を3〜6ヶ月続けても変化が見られない
O脚が急速に進行している
該当する場合は整形外科で進行度を確認してください。当院から提携整形外科へのご紹介も可能です。
村木重之ほか. 大規模住民コホート研究(ROAD study):KLグレード4でも男性60%、女性40%が無症候。J Epidemiol. 2009.
自分でできること — ガイドラインが推奨する3つの柱
「何をすればいい?」への答えです。
太ももの筋力維持・体重管理・膝にやさしい運動の3つが柱です。
柱1:太ももの筋力を維持する
ここで重要なのが順序です。変形性膝関節症の方の多くは、太もも前面の筋肉(大腿四頭筋)の中でも、特に膝の内側を支える部分(内側広筋)が「使えなくなっている」状態にあります。関節に痛みや炎症があると、脳が無意識にその周囲の筋肉を抑制してしまうのです。
この「使えなくなっている筋肉」を、いきなり筋トレで鍛えようとしても効果は出にくい。まずその筋肉が「使える」状態に目覚めさせてから、トレーニングに進む。この順序が大切です。
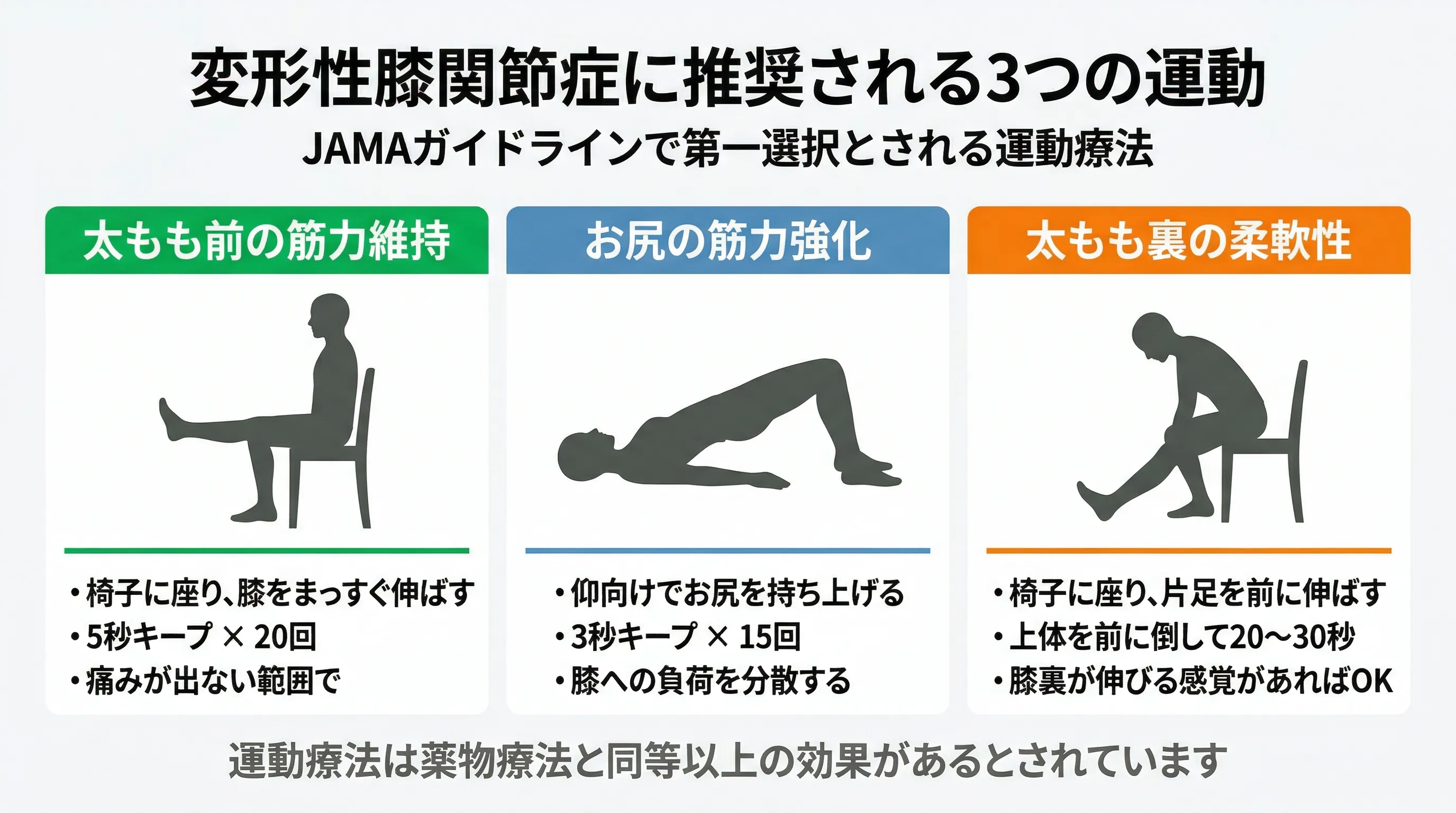
- 椅子に座り、膝をゆっくり伸ばしきる。最後の10度を意識して力を入れる
- 伸ばしきった状態で膝の内側のすぐ上を手で触り、筋肉が硬くなるか確認する
- 硬くならない場合は「使えていない」サイン。手で軽く叩いて刺激してから再度行う
- 椅子に座って膝をゆっくり伸ばす(10回×3セット。伸ばしきる最後が重要)
- 仰向けで脚をまっすぐ上げて5秒キープ(太もも前面全体の強化)
- 横向きで上の脚を上げて5秒キープ(お尻の横の筋肉の強化)
この「まず使えるようにする → それから鍛える」の2段階は、当院の施術でも同じ考え方で行っています。多くの方が、内側広筋を使えるようにするだけで、膝の安定感が変わったと感じられます。
柱2:体重を管理する
膝にかかる負荷は体重の約3倍。1kg減で膝の負担は約3kg減。5kg減量すれば約15kg軽くなります。
柱3:膝にやさしい有酸素運動
- 水中ウォーキング — 浮力で膝への負荷が大幅に減少
- エアロバイク — 膝に体重をかけずに筋肉を動かせる
- 平地のウォーキング — 痛みのない範囲で(階段や坂道は避ける)
痛いからと動かさないと、筋力が落ちて膝への負荷がさらに増える悪循環に入ります。痛みのない範囲で「動き続ける」ことが最も重要です。
…とはいえ、「筋トレが大事なのはわかった。でも膝が痛くて普通の筋トレができない」という方は少なくありません。
Mo L, et al. Exercise Therapy for Knee OA: Network Meta-analysis. Sports Health. 2023:レジスタンストレーニングが痛み・機能改善で最上位。
Cochrane Review 2024:身体機能は100点中11.3点の改善。
痛くてトレーニングできない方へ — BFRとEMS
通常の筋トレが難しくても、膝への負担を最小限に筋力を維持・強化する方法があります。
低負荷で同等の効果が得られる方法があります。
なぜ「低負荷で鍛える」方法が必要なのか
通常の筋力トレーニングには60〜70%以上の負荷が必要ですが、変形性膝関節症の膝にこの負荷をかけると痛みが増す方が多いのが現実。この「鍛えたいけど痛い」矛盾を解決する方法として、BFR(血流制限トレーニング)とEMS(電気筋肉刺激)が注目されています。
Frontiers in Physiology. 2025;16:1524480. LL-BFRT for KOA: systematic review & meta-analysis. — 低負荷BFRは痛み軽減・大腿四頭筋強化で同等以上。65歳以下で特に有効。
Applied Sciences. 2024;14(14):6150. BFR Exercise as Novel Standard in KOA. — 低負荷BFRは高負荷と同等の筋肥大・筋力効果。
Segal NA, et al. PM&R. 2015;7(4):376-84. — 30% 1RM + BFR群が筋力で有意に改善(RCT)。
整体院でできること・できないこと

正直にお伝えします。ガイドラインが推奨する「運動療法」の実践をサポートします。
軟骨は戻せませんが、膝の負荷を最適化できます。
| 整体院でできること | 整体院ではできないこと |
|---|---|
| 膝周囲の筋力バランスの評価と調整 | すり減った軟骨を元に戻すこと |
| 弱くなった筋肉の活性化(内側広筋・中殿筋) | 骨の変形を修正すること |
| BFR(血流制限)による低負荷での筋力強化 | ヒアルロン酸注射・ステロイド注射 |
| EMSによる筋肉への直接的な電気刺激 | レントゲン・MRIなどの画像検査 |
| 膝への負荷パターンの改善(姿勢・動作修正) | 手術(人工関節・骨切り術など) |
整体院の役割は「壊れた部品を修理する」ことではなく、「膝にかかる負荷を最適化して、残っている軟骨をできるだけ長持ちさせる」こと。ガイドラインが推奨する運動療法と同じ考え方です。
当院のアプローチ — 「使えるようにする → 鍛える」の2段階
膝が痛い方の多くは、太もも内側の筋肉(内側広筋)が使えなくなっています。この筋肉はいきなり鍛えても反応しません。まず手技で「使える状態」に戻してから、BFR・EMSで筋力を定着させる。この順序が当院のアプローチの核心です。
AI姿勢分析:姿勢を撮影しAIが骨格バランスを分析。膝への負荷がどこから来ているかを推定します。
筋力検査(MMT):膝周囲の筋肉を一つずつ手で検査し、「使えなくなっている筋肉」を特定します。変形性膝関節症では内側広筋と中殿筋が使えなくなっているケースが大半です。
手技による活性化:使えなくなっている筋肉に手技で刺激を入れ、「使える状態」に戻します。痛い場所を揉むのではなく、原因となっている筋肉を直接目覚めさせます。
ポイント:この活性化を行わずにトレーニングをしても、使えない筋肉は使えないまま。他の筋肉が代わりに頑張ってしまい、膝への負荷パターンは変わりません。まず「使える」状態にすることが最優先です。
BFR(血流制限トレーニング):Phase 1で使えるようになった筋肉に、低負荷のBFRで筋力を定着させます。通常の3割の負荷で済むため、膝に痛みが出にくい状態で大腿四頭筋を強化できます。
EMS(電気筋肉刺激):自力での運動が難しい方や、活性化が特に困難な筋肉に対して、電気刺激で直接筋収縮を促します。Phase 1の手技と組み合わせることで、より確実な筋力の定着を目指します。
「使えるようにする → 鍛える」。この順序が逆だと効果が出にくい。多くの方が、Phase 1の活性化だけで膝の安定感の変化を実感されます。
構造的な問題が強い場合は、提携の整形外科をご紹介しています。「何でもうちで対応します」とは申しません。
膝の痛み、今日相談できます
筋力バランスの検査で、今の膝の負荷パターンがわかります。初回特別価格あり。
お近くの店舗を探す口コミ20,257件・平均4.8 / 年間約80万人来院 / MLB球団10年トレーナー在籍 / 全国125店舗 / 特許技術使用
無理な勧誘はいたしません
変形性膝関節症のよくある質問
変形性膝関節症について多く寄せられるご質問。
まずはお近くの店舗へ
初回特別価格あり。全国125院からお近くの店舗を探せます。
お近くの店舗を探す口コミ20,257件・平均4.8 / 年間約80万人来院 / MLB球団10年トレーナー在籍 / 全国125店舗 / 特許技術使用
無理な勧誘はいたしません
※本ページの内容は、一般的な健康情報の提供を目的としたものであり、特定の疾患に対する診断・治療を行うものではありません。症状が重い場合や、急な膝の腫れ・ロッキング・膝崩れがある場合は、まず医療機関を受診してください。
※「改善」「緩和」等の表現は施術による一般的な体感の変化を示すものであり、効果を保証するものではありません。効果には個人差があります。
※本ページは2025年2月18日施行の厚生労働省「あん摩マッサージ指圧師、はり師、きゅう師及び柔道整復師等の広告に関する検討会」ガイドラインおよび景品表示法に準拠して作成しています。
最終更新日:2026年3月27日|監修:安藝泰弘(医療法人奥山会常務理事・柔道整復師・東亜大学大学院博士課程)、萩原三郎(NATA公認ATC)



