半月板損傷|手術の前に知ってほしいこと
センター北エリアにお住まいの方へ
「半月板損傷と診断されたが手術は避けたい」「手術後もまだ痛みが残っている」——当院には半月板の問題でお悩みの方が都筑区・港北区・青葉区から多く来院されています。エコー検査で半月板の状態を「見える化」し、独自の半月板アプローチで根本にアプローチします。
膝痛専門 こころ整体院 byコレクトは、全国125院を展開するこころ整体院グループの膝痛専門院として、2026年2月にセンター北にオープンしました。院長の庄司崇晃(柔道整復師・施術家歴18年)が、一人ひとりの膝と本気で向き合います。
この記事のポイント
半月板損傷には大きく2つのタイプがあります。スポーツ中の急な動きで起きる「外傷型」と、加齢で半月板が劣化して日常動作で起きる「変性型」です。外傷型では靭帯損傷の合併やロッキング(膝が動かなくなる)がある場合に手術が検討されます。一方、変性型では複数の大規模研究で手術とリハビリ単独の5年後の成績に差がないことが報告されており、保存的アプローチが第一選択です。
半月板損傷と言われたら — まず知ってほしいこと
センター北周辺はテニス(GODAIテニススクール)やランニング(都筑中央公園)が盛んなエリアで、スポーツによる半月板損傷のリスクが高い環境です。
半月板損傷には2つのタイプがあり、タイプによって「手術が必要かどうか」が大きく変わります。
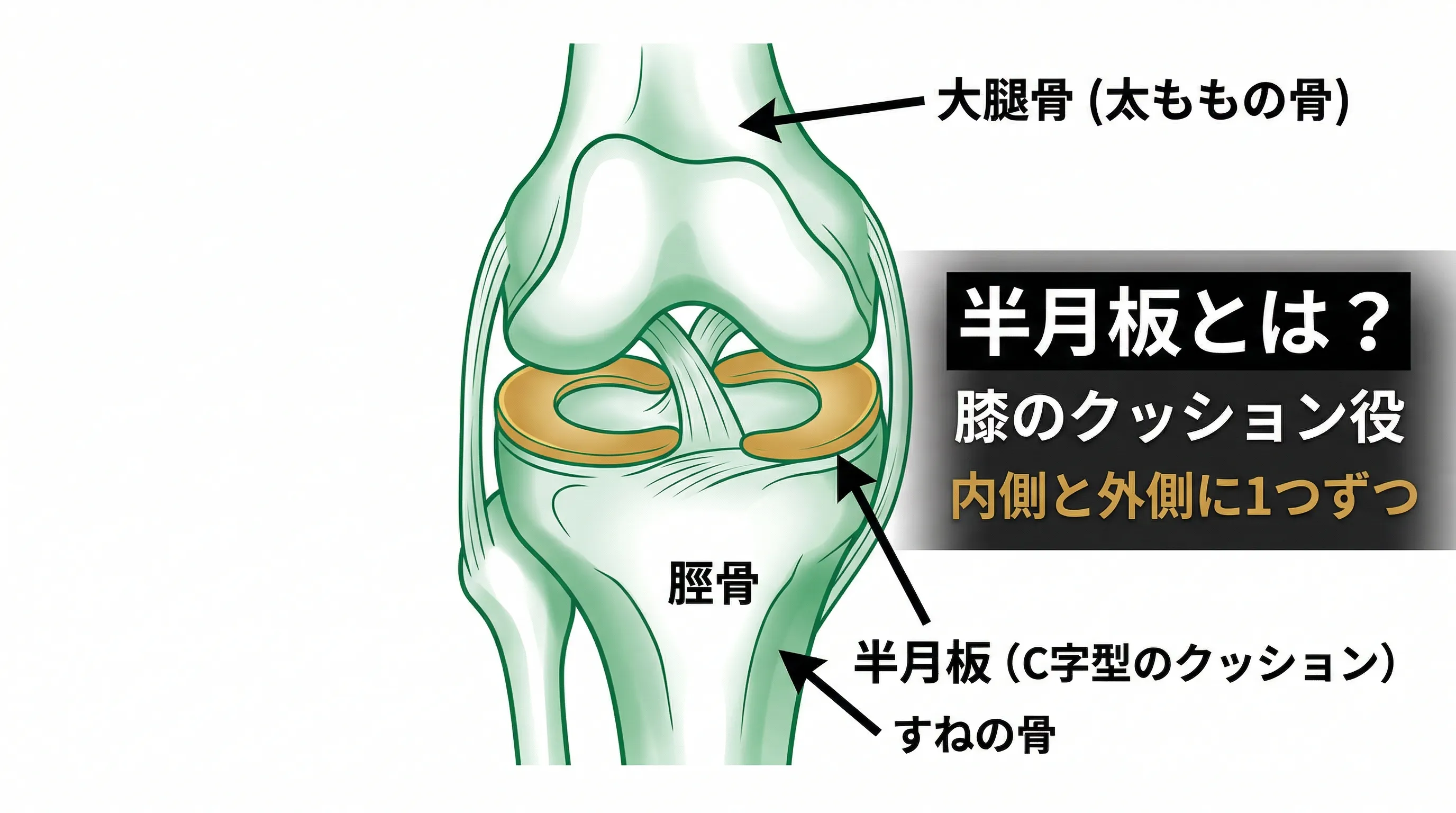
半月板は膝の中にあるC字型のクッションで、内側と外側に1つずつ存在します。膝にかかる衝撃を吸収し、関節を安定させる役割を担っています。この半月板に亀裂が入ったり、欠けたりした状態が半月板損傷です。
内側半月板の損傷が外側の約5倍多く、日本人に多いO脚は膝の内側に負荷を集中させるため、内側半月板のリスクを高めます。
スポーツ外傷型と加齢変性型 — あなたはどちら?

スポーツでケガした方と、年齢とともに傷んだ方では、対処法が全く異なります。
きっかけ:ジャンプ着地、急な方向転換、タックル
痛みの出方:受傷時に「ブチッ」と音がすることも。急性の強い痛み
合併症:前十字靭帯損傷(膝の中の靭帯が切れる)の合併が多い(6割)
多い競技:サッカー、バスケ、テニス、スキー、ラグビー
きっかけ:日常動作(立ち上がり、しゃがみ込み等)
痛みの出方:「いつの間にか痛くなった」。慢性的な鈍い痛み
合併症:変形性膝関節症(軟骨がすり減る)への移行リスク
特に多い損傷:内側半月板の後ろ側の断裂
外傷型は「いつ、何をしていて痛くなったか」が明確です。変性型は「○月○日に痛くなった」とは言えず、徐々に痛みが出てきたケースが大半です。この違いが対処法の選択に直結します。
40代以降では半月板の変性(すり減り)はごく一般的で、MRI上に所見があっても痛みがないケースは珍しくありません。MRIの見た目と痛みの強さは必ずしも一致しないのです。
こんな症状があれば半月板損傷の可能性

膝の引っかかりや「ガクッ」とする感覚があれば、MRI検査を受けてください。
半月板損傷の主な症状
・膝を曲げ伸ばしするときの痛み(特に深く曲げたとき)
・膝の引っかかり感・コキッという異音
・膝が急に動かなくなる「ロッキング」(激痛を伴う)
・膝の腫れ・水がたまる
・運動後の膝の腫れや痛みの悪化
・歩行中に膝が「カクン」と崩れる感覚
半月板はレントゲンには写りません。確定にはMRI検査が必要です。引っかかり感やロッキングがある場合は、整形外科でのMRI検査を強くお勧めします。
すぐに整形外科を受診すべきケース
・ロッキング(膝が動かなくなる)がある
・膝がグラグラする(靭帯損傷の合併疑い)
・受傷直後に膝が大きく腫れた
・歩行が困難なほどの強い痛み
靭帯損傷の合併がある場合は早期の手術的介入が必要になるケースがあります。
手術は必要? — 最新の研究が示すこと
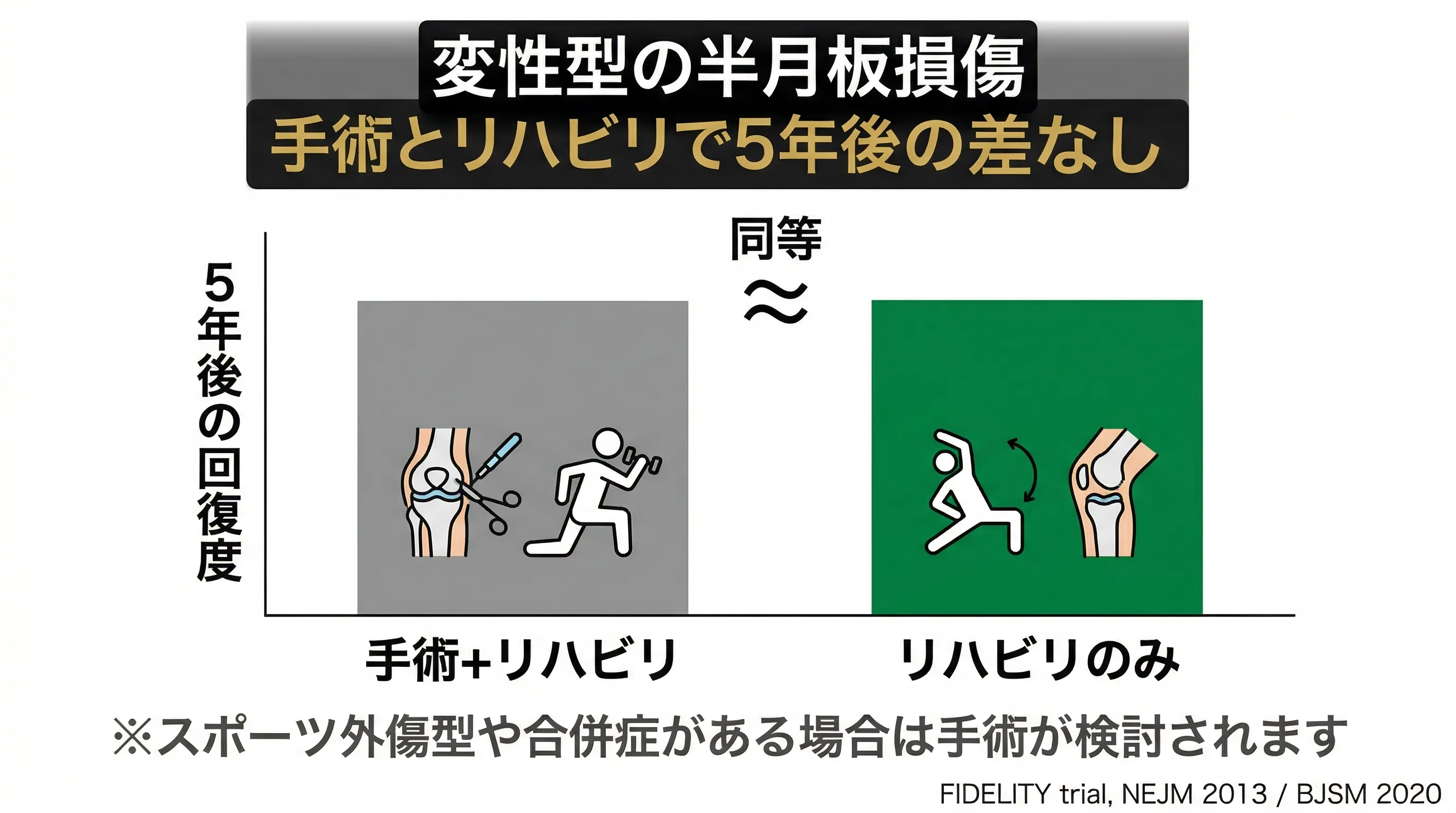
40代以降の加齢タイプでは、手術してもリハビリだけでも5年後の結果は同じ、という大規模研究があります。
FIDELITY trial(フィンランド、大規模臨床研究)
35〜65歳の変性型半月板損傷146名を対象。半月板部分切除術 vs プラセボ手術(実際には手術をしない偽手術)で比較。
結果:1年後も5年後も、全ての主要な評価項目(痛み・機能・満足度)で有意差なし。手術をしたグループとしなかったグループで成績が変わらなかった。さらに、手術群では5年後に変形性膝関節症の進行リスクが13%高かった。
この結果は別の大規模研究(METEOR trial、351名)でも確認されています。手術+リハビリ vs リハビリ単独で、6〜12ヶ月後の成績に差がありませんでした。
2024〜2025年の最新のメタアナリシス(複数の研究を統合した分析)でも、変性型半月板損傷に対する手術的介入は、5年以上の長期追跡でもリハビリ単独に対する優位性が示されていません。
ただし手術が検討されるケース
全ての半月板損傷に手術が不要というわけではありません。以下のケースでは手術的介入が検討されます。
・若年者(10〜30代)のスポーツ外傷で前十字靭帯損傷を合併している場合
・ロッキング症状があり日常生活に支障が出ている場合
・3〜6ヶ月のリハビリで痛みや機能に変化が見られない場合
・半月板の断裂が大きく(1cm以上)、自然治癒が期待できない場合
・40代以降の変性型損傷で、明確な外傷エピソードがない場合
・ロッキング症状がなく、日常生活がおおむね送れている場合
・MRI上の所見はあるが痛みが軽度の場合
Sihvonen R, et al. FIDELITY trial. NEJM 2013;369:2515-24:APM vs プラセボ手術。1年後の全主要アウトカムに有意差なし。Lysholm差 -1.6(95%CI -7.2〜4.0)。
Sihvonen R, et al. BJSM 2020:5年追跡。患者報告アウトカム3つ全て差なし。APM群でOA進行リスク13%増。
Katz JN, et al. METEOR trial. NEJM 2013;368:1675-84:手術+リハビリ vs リハビリ単独。N=351。6-12ヶ月後の成績に差なし。
最新NMA(2025, ScienceDirect, N=1,157):5年以上追跡でも手術優位性なし。
膝痛専門 こころ整体院 byコレクト
エコー検査で半月板の状態を「見える化」。初回特別価格あり。
センター北駅 出口1 徒歩3分|t'sビルディング8階|完全予約制
無理な勧誘はいたしません|初回全額返金保証
半月板損傷の痛み — 本当の原因は半月板だけではない
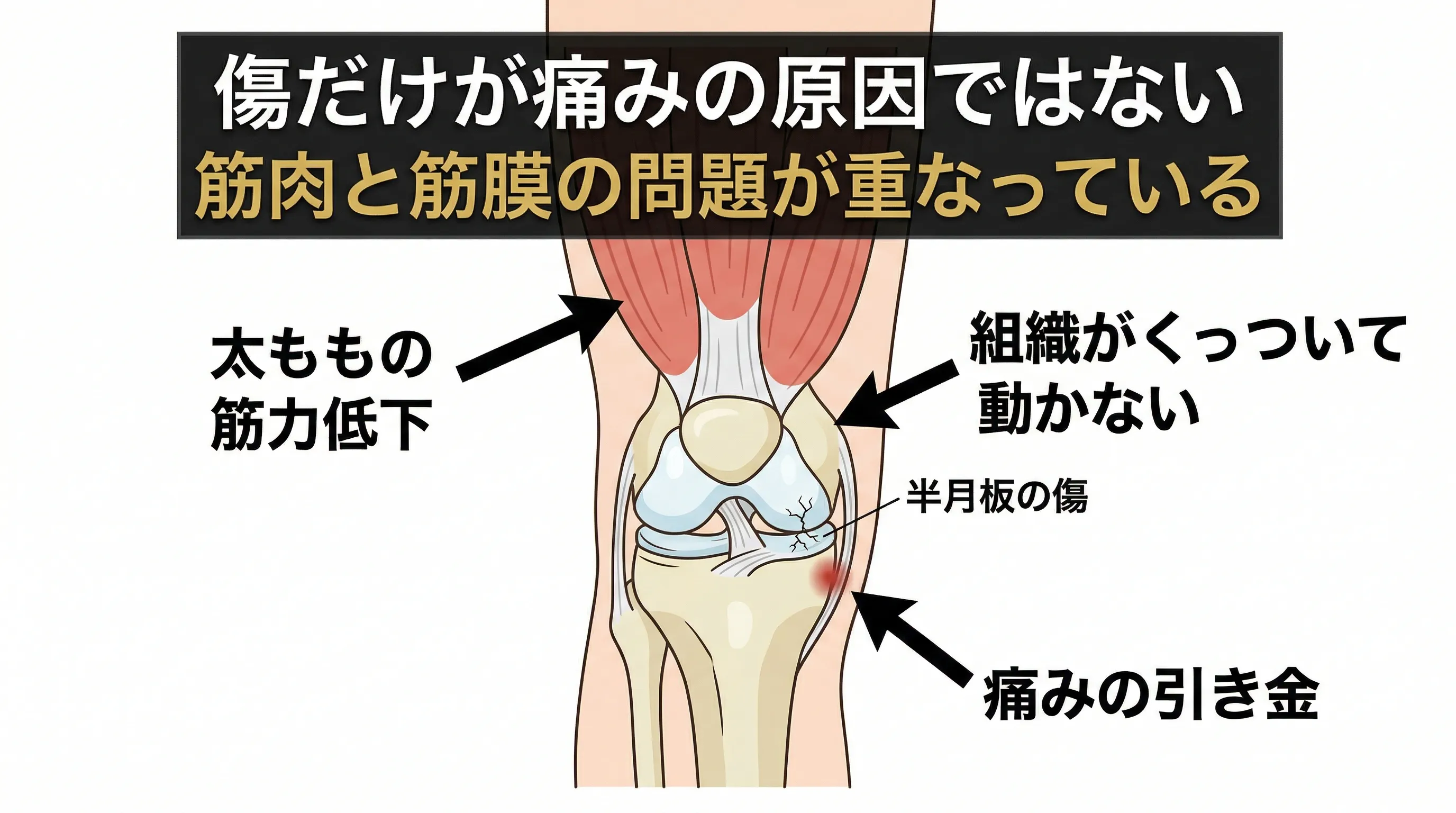
半月板の傷そのものより、「膝を支える筋肉が使えなくなっていること」が痛みの大きな原因です。
意外に思われるかもしれませんが、半月板そのものには神経がほとんどありません。実は40代〜50代のほとんどの方は程度の差はあれ半月板にダメージがありますが、その全員が痛みに悩んでいるわけではありません。つまり「半月板が傷ついている=痛い」とは限らないのです。
では何が痛みを起こしているのか。大きく3つあります。
痛みの3つの原因
・膝を守ろうとして筋肉が硬くなる — 膝が不安定になると、周囲の筋肉が過剰に緊張して膝を守ろうとします。この緊張自体が痛みの原因に
・膝を支える筋肉が「使えなくなる」 — 痛みや損傷があると、脳が無意識に太もも内側の筋肉(内側広筋)のスイッチを切ってしまいます。痛みが引いても、スイッチは自動では戻りません
・半月板の「動き」が悪くなる — 半月板は実は膝の動きに合わせて前後に動く組織です。この動きが悪くなると、半月板の周囲で神経が刺激されて痛みが出ます
こう聞くと「結局どうすればいいの?」と思いますよね。答えはシンプルです。(1)使えなくなった筋肉を使える状態に戻す → (2)半月板がスムーズに動ける環境を作る → (3)膝を安定させて負荷を分散する。この順序が大切です。
半月板の可動性について:半月板には骨に付着している部分と、膝の動きに合わせて動く可動部分があります。内側半月板は2-5mm、外側半月板は最大10-11mm前後に移動します。この動きは膝の屈伸だけでなく脛骨の回旋にも左右され、脛骨の内旋で内側半月板が約1.8mm、外旋で約6.0mm移動します。
骨盤帯との連動:脛骨の回旋は股関節や骨盤の肢位と連動しています。日本の研究では、骨盤前傾型の方は膝が内反-伸展位に、後傾型は内反-屈曲位になることが報告されています。骨盤帯の位置が変わると脛骨の回旋条件が変わり、半月板の動きやすさに影響します。
筋による制御:半膜様筋(太もも裏の内側)と大腿四頭筋が両半月板に付着し、膝窩筋が外側半月板の動きを制御しています。
半月板は「全く治らない」わけではない
「半月板は一度傷つくと治らない」と聞いたことがある方も多いと思います。これは半分正しくて、半分は正確ではありません。
半月板を3つのゾーンに分けると、内側(中心に近い部分)には血管がなく、自然修復は困難です。しかし、外側(辺縁部)には血管があり、栄養供給が行われています。この辺縁部の損傷については、筋力を回復させて膝への負荷を最適化することで、回復の可能性があります。
[半月板の可動性] Biomechanics of the Meniscus and Meniscal Injury. ScienceDirect. 2025:内側半月板の前後移動量2-5mm、外側半月板は最大10-11mm。関節包・冠状靭帯・半膜様筋・深部MCLで安定化。
[脛骨回旋と半月板] Becker R, et al. J Exp Orthop. 2022;9:92(PMC 9530101):31名のin vivo MRI研究。内旋で内側半月板が前外側に1.79mm、外旋で後外側に6.01mm移動。脛骨の回旋が半月板位置を直接制御する。
[骨盤傾斜と膝アライメント] 変形性膝関節症患者の矢状面骨盤傾斜の分類と膝アライメントの関連性. 第48回日本理学療法学術大会抄録集. 2013(J-STAGE):膝OA患者31名40肢。骨盤前傾型は内反-伸展位、後傾型は内反-屈曲位を呈する。
[骨盤位置と下肢連鎖] 骨盤と身体重心の位置変化が下肢アライメントに及ぼす影響. 理学療法学術大会. 2009(J-STAGE):健常人12名。骨盤前方移動→膝過伸展、���盤後方移動→膝屈曲の運動連鎖を三次元動作解析で確認。
[足部→骨盤の連鎖] 過度な足部回内が骨盤および下肢アライメントに与える影響. 日本臨床スポーツ医学会誌. 2022;30(1):39-46:足部回内→膝関節内旋・内転→股関節内旋・内転→骨盤アライメント変化の連鎖を3次元動作解析で定量化。
[筋による制御] Mazzara MD. Anatomy and Function of the Menisci:半膜様筋と大腿四頭筋が両半月板に付着。膝窩筋(popliteus)が外側半月板のretractorとして機能。
[血管分布] AAOS OrthoInfo. Meniscus Tears:外側1/3(red zone)に豊富な血管供給があり治癒可能。内側2/3(white zone)は無血管。
Arnoczky SP, Warren RF. Am J Sports Med. 1982;10:90-5:半月板の血管供給の古典的研究。辺縁10-30%に血管侵入。
[半月板への手技療法] Hudson R, et al. J Man Manip Ther. 2018;26(5):254-263(PMC 6455843):sham対照RCT。関節ラインへの持続圧+膝屈伸の手技で、半月板損傷の痛み・機能が有意に改善。治療群は全員が退院基準を達成。
Reep NC, et al. Int J Sports Phys Ther. 2022;17(7):1219-1235(PMC):半月板への手技療法の系統的レビュー。関節ライン圧迫+脛骨回旋の手技が短期の痛み軽減に有効。1-2回の施術で痛みがほぼ消失した報告あり。
スポーツ復帰ロードマップ
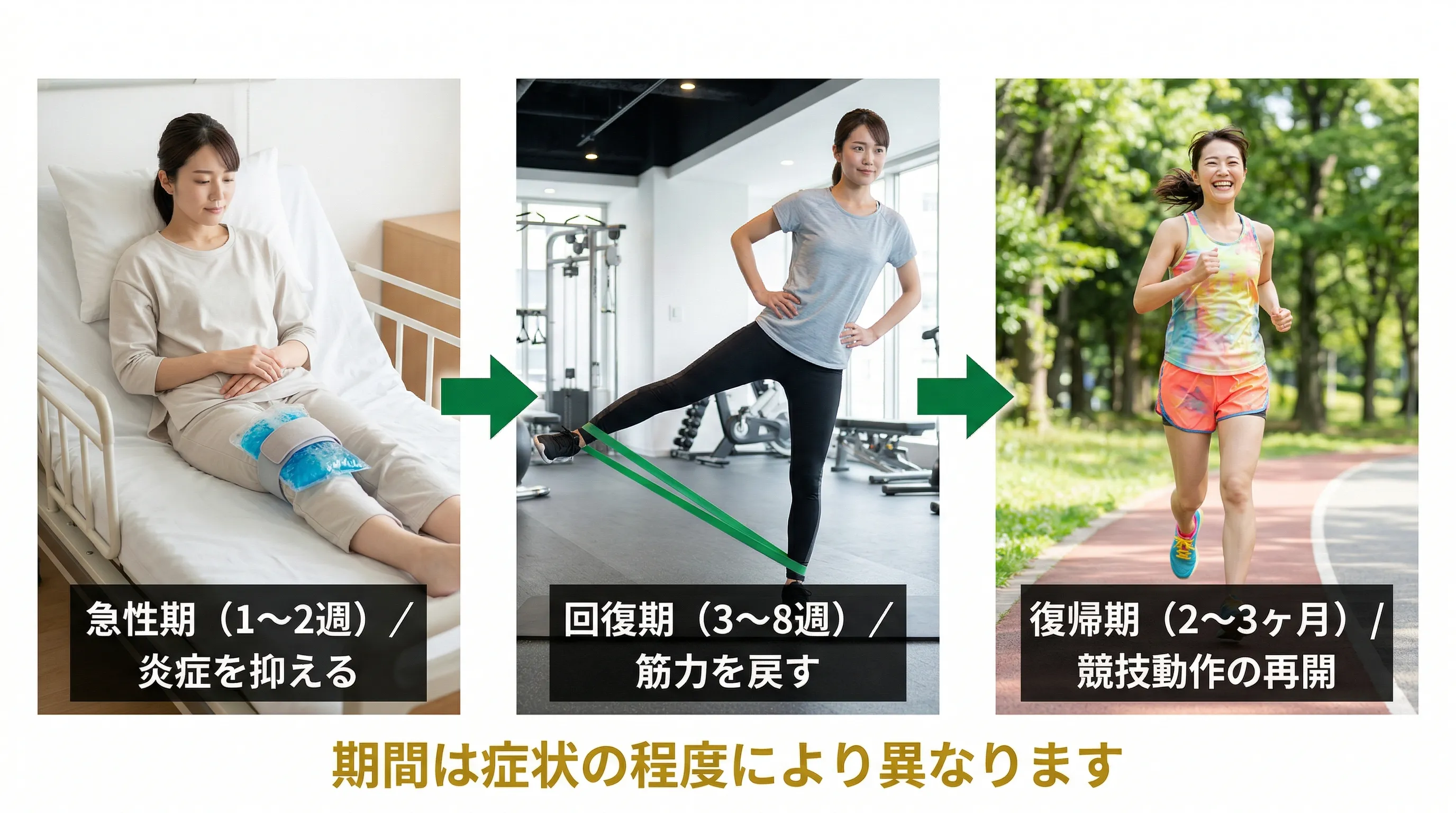
多くの場合、段階を踏めばスポーツに戻れます。焦らないことが大切です。
復帰の目安
・半月板切除術の場合 — 約3ヶ月でスポーツ復帰。術後早期からリハビリ開始
・半月板縫合術の場合 — 約6ヶ月。3〜4週間の免荷(体重をかけない)期間あり
・保存的アプローチの場合 — 筋力が回復し、痛みなく動けるようになれば段階的に復帰
復帰の3段階
膝痛専門 こころ整体院 byコレクトのアプローチ — エコー検査×半月板アプローチ×運動療法

膝関節の運動機能を正常化させ、半月板にかかる負荷が異常に増えないよう、エコー検査・半月板アプローチ・運動療法の3本柱で全身のバランスを調整します。
半月板の傷そのものを手技で治すことはできません。しかし、半月板に異常な負荷がかかり続ける状態を解消することはできます。
膝は単独で動く関節ではありません。背骨から骨盤、股関節、膝、足首、足の裏まで、全身が連動して動いています。この連動のどこかが崩れると、膝にかかる負荷が偏り、半月板への過剰なストレスにつながります。
半月板損傷への施術フロー
エコー検査:超音波画像診断装置で半月板の状態をリアルタイムに可視化。損傷の程度、半月板の逸脱(本来の位置からのズレ)、炎症の有無を画像で一緒に確認します。MRIと異なり、膝を動かしながらリアルタイムで半月板の動きを観察できるのがエコーの強みです。
筋力検査(MMT):膝周囲の筋肉を一つずつ手で検査し、「使えなくなっている筋肉」を特定します。半月板損傷では内側広筋と中殿筋が使えなくなっているケースが大半です。
センター北周辺はテニスやランニングが盛んなエリア。スポーツごとに膝への負荷パターンが異なるため、エコー検査でその負荷がどこに集中しているかを可視化します。
半月板損傷において、当院が最も重視しているのがこの半月板アプローチです。半月板は膝の中で前後に動く可動組織ですが、損傷すると本来の位置からズレ(逸脱)を起こすことがあります。
外側半月板に対して:膝を深く屈曲した状態で関節ラインに持続的な圧を加えながら膝を屈伸させ、逸脱した半月板を適正な位置に押し込みます。この手技はRCT(ランダム化比較試験)で有効性が確認されています。
内側半月板に対して:半膜様筋(太もも裏の内側)が内側半月板の後角に付着している解剖学的関係を利用し、半膜様筋の収縮を介して半月板を牽引・移動させます。
エコーでリアルタイム確認:半月板アプローチの前後でエコー検査を行い、半月板の位置変化をリアルタイムに確認します。「見える化」しながら施術を進めるため、施術者も患者様も変化を実感しやすいのが特徴です。
さらに、使えなくなっている筋肉に手技で刺激を入れ、「使える状態」に戻します。膝を守ろうとして過剰に緊張した筋肉(膝窩筋、腓腹筋内側頭、大腿四頭筋)のトリガーポイントも解除します。
BFR(血流制限トレーニング):Phase 2で使えるようになった筋肉に、低負荷のBFRで筋力を定着させます。通常の3割の負荷で効果が出るため、膝が痛くて筋トレができない方にも対応できます。
EMS(電気筋肉刺激):自力での運動が難しい方や、活性化が特に困難な筋肉に対して、電気刺激で直接筋収縮を促します。Phase 2の手技と組み合わせることで、より確実な筋力の定着を目指します。
「エコーで見える化 → 半月板アプローチで位置を戻す → BFR・EMSで筋力を定着」。この順序が逆だと効果が出にくい。多くの方が、Phase 2の半月板アプローチだけで膝の安定感の変化を実感されます。
整形外科での検査と並行してアプローチすることをお勧めします。ロッキング(膝が動かなくなる)や靭帯損傷の合併がある場合は整形外科をご紹介しています。「何でもうちで対応します」とは申しません。
半月板への手技療法:Hudson R, et al. J Man Manip Ther. 2018;26(5):254-263(PMC 6455843):sham対照RCT。関節ラインへの持続圧+膝屈伸の手技で、半月板損傷の痛み・機能が有意に改善。治療群は全員が退院基準を達成。
Reep NC, et al. Int J Sports Phys Ther. 2022;17(7):1219-1235(PMC):半月板への手技療法の系統的レビュー。関節ライン圧迫+脛骨回旋の手技が短期の痛み軽減に有効。1-2回の施術で痛みがほぼ消失した報告あり。
半月板の可動性:内側半月板は2-5mm、外側半月板は最大10-11mm前後に移動する可動組織。脛骨の回旋が半月板位置を直接制御する(Becker R, et al. J Exp Orthop. 2022;9:92)。
筋活動抑制(AMI):半月板損傷後はarthrogenic muscle inhibition(関節原性筋活動抑制)により大腿四頭筋(特に内側広筋)が不活性化。手技でこの抑制を解除し、膝を安定させるインナーマッスルを使える状態に戻す。
膝痛専門 こころ整体院 byコレクト
エコー検査で半月板の状態を「見える化」。初回特別価格あり。
センター北駅 出口1 徒歩3分|t'sビルディング8階|完全予約制
無理な勧誘はいたしません|初回全額返金保証
半月板損傷のよくある質問
半月板損傷について多く寄せられるご質問。
半月板損傷でお悩みのあなたへ — 膝痛専門 こころ整体院 byコレクトからのメッセージ
半月板損傷と診断されても、すべてが手術の対象ではありません。加齢変性型の多くでは、運動療法と手術の成績に差がないことが研究で示されています。
当院ではエコー検査で半月板の状態を可視化し、独自の半月板アプローチで逸脱した半月板を本来の位置に戻すことを目指します。さらに運動療法で半月板を支える筋肉を強化し、再発を予防します。
センター北はテニスやランニングが盛んなエリアで、スポーツによる半月板損傷のリスクが高い環境です。都筑区・���北区・青葉区から「手術を避けたい」「スポーツに復帰したい」とお悩みの方が来院されています。
半月板の問題を抱えたまま諦めないでください。まずはエコー検査で今の状態を確認しましょう。
膝痛専門 こころ整体院 byコレクト
エコー検査で半月板の状態を「見える化」。初回特別価格あり。
センター北駅 出口1 徒歩3分|t'sビルディング8階|完全予約制
無理な勧誘はいたしません|初回全額返金保証
※本ページの内容は、一般的な健康情報の提供を目的としたものであり、特定の疾患に対する診断・治療を行うものではありません。症状が重い場合や、骨折・靭帯断裂が疑われる場合は、まず医療機関を受診してください。
※「改善」「緩和」等の表現は施術による一般的な体感の変化を示すものであり、効果を保証するものではありません。効果には個人差があります。
※本ページは2025年2月18日施行の厚生労働省「あん摩マッサージ指圧師、はり師、きゅう師及び柔道整復師等の広告に関する検討会」ガイドラインおよび景品表示法に準拠して作成しています。
最終更新日:2026年3月28日|執筆:庄司崇晃(柔道整復師・膝痛研究家)��監修:安藝泰弘(医療法人奥山会常務理事・柔道整復師・東亜大学大学院博士課程)
.webp)


